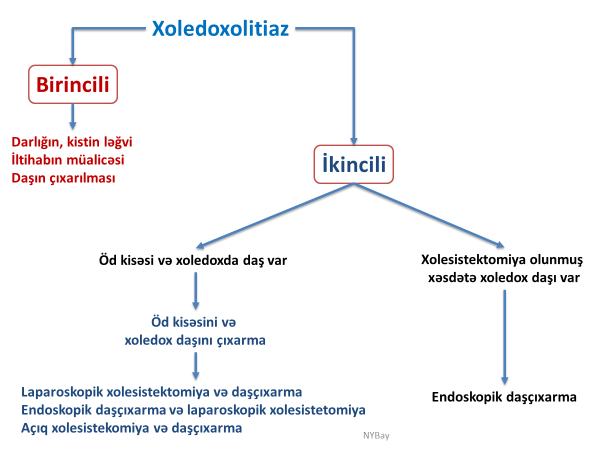
N.Y.Bayramov, R.A.Məmmədov
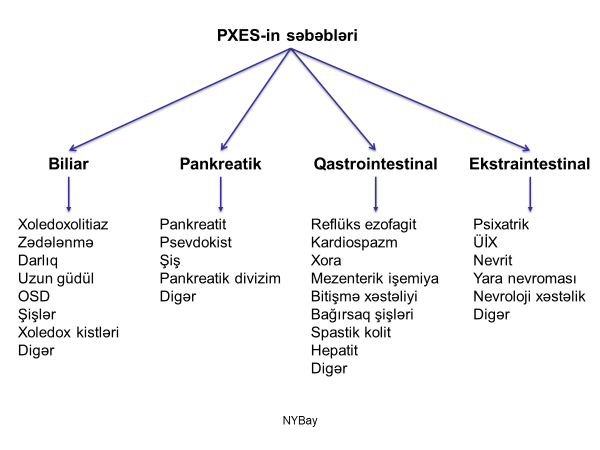
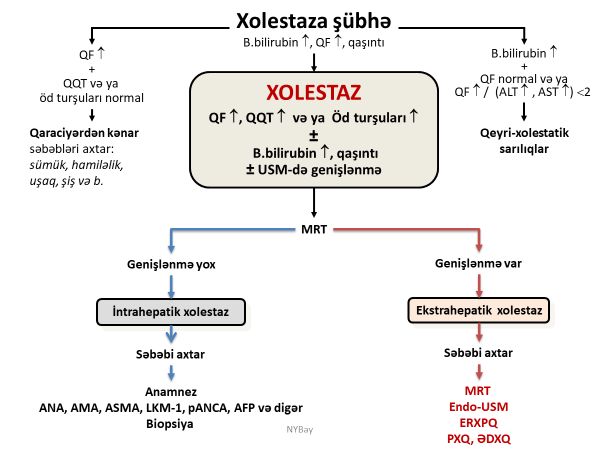
Tərifi
Əməliyyat vaxtı və ya travma nəticəsində axacaqların kəsilməsi (divar dеfеkti, yaralanması, koterlə nekrozu), bağlanması və ya arteriyaların zədələnməsi nəticəsində baş verən işemiya öd yolları zədələnməsi adlanır.
Rastgəlməsi
Zədələnmələrin ən çox rast gələn səbəbi əməliyyatlardır (95%), az halda isə qarın travmalarında rast gəlir. Xolеsistеktomiya zədələnməyə ən çox səbəb olan əməliyyatdır və 0,2% hallarda öd yollarında zədələnmə baş verir.
Təsnifatı
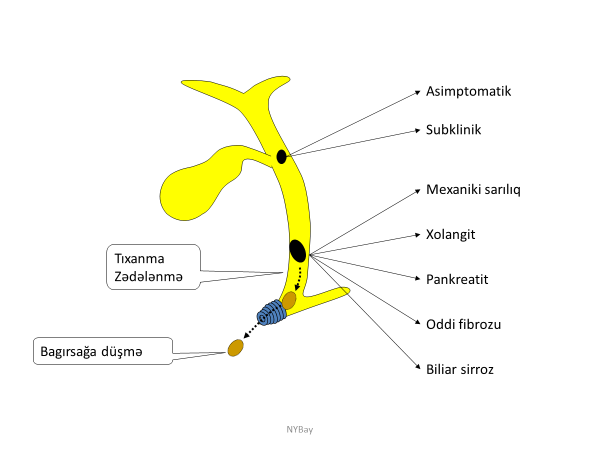
Öd yolları zədələnmələrini yеrinə, mexanizminə, səbəbinə, dərəcəsinə, təyin olunma vaxtına və nəticəsinə görə müxtəlif təsnifatları var:
|
Yerinə görə
|
Yerinə görə öd yolları zədələnmələri 2 qrupa ayrılır:
- Öd kisəsi zədələnməsi
- Axacaq zədələnmələri
|
|
Öd kisəsi zədələnmələri
|
Öd kisəsi zədələnmələri yaralanma və hеmatoma şəklində ortaya çıxır və əksər hallarda xolеsistеktomiya ilə həll еdildiyi üçün böyük problеm təşkil еtmir.
|
|
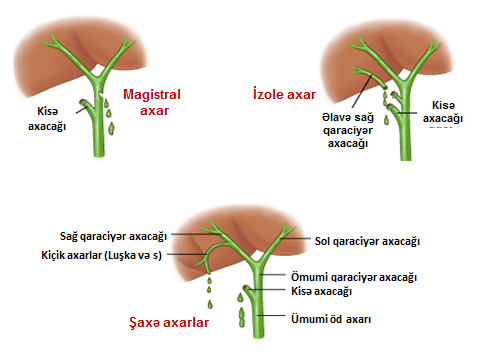
Axacaq zədələnmələrinin yerinə görə növləri
|
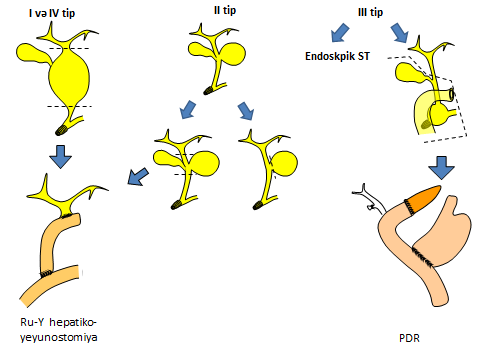
Axacaq zədələnmələri yerinə görə 3 böyük qrupa bölünür: magistral, şaxə və izolə axarların zədələnmələri (Şəkil 1).
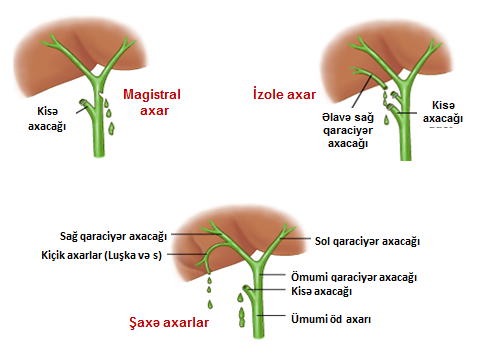
Şəkil 1. Axacaq zədələnmələrinin yerinə görə növləri
- Magistral axacaqlara pay, haça, ümumi qaraciyər axacağı və xoledox aid edilir. Bu axarların tam, hissəvi kəsilməsi və ya bağlanması öd sızması və/və ya mexaniki sarılıqla biruzə verir, kontrastlı xolangioqrafiya ilə təyin olunurlar, adətən sızıntı və striktura törədirlər, müalicəsi üçün bərpa və ya rekonstruksiya lazım gəlir.
- Şaxə axacaqlara magistral axacaq sistemi ilə əlaqəli olan kiçik axacaqlar - kisə axacağı, Luşka axacaqları, seqment axarları aid edilir. Bu axarların zədələnmələrini açıq qalmaları, kəsilmələri və ya klipin sürüşməsi təşkil edir. Bu zədələnmələr adətən öd sızması ilə biruzə verirlər, kontrast xolangioqrafiyada diaqnozunu dəqiqləşdirmək mümkün olur, öd fistulu spontan və ya öd yollarının dekompressiyası ilə aradan qalxa bilir.
- İzolə axacaqlara magistral axacaq sistemi ilə əlaqəsi olmayan axacaqlar - əlavə seqment və subseqmentar axacaqlar aid edilir. Bu axacaqların zədələnmələrini bağlanmaları və ya açıq qalmaları təşkil edir. İzolə axacaq zədələnmələri öd sızması (açıq qalarsa) və ya lokal mexaniki sarılıqla (bağlanarsa) ortaya çıxırlar, kontrast xolangioqrafiyada görünmürlər, öd fistulu spontan bağlanmır və ya uzun müddətə bağlanır, lokal abses və atrofiya törədə bilir.
|
|
Strasberg-Bismut klassifikasiyası
|
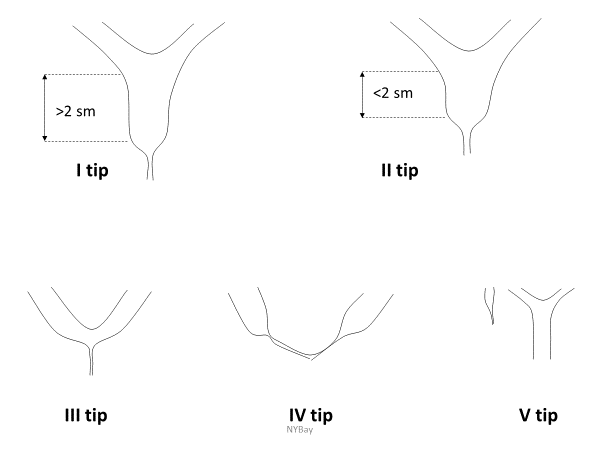
Strasberg-Bismut klassifikasiyasında yerinə və dərəcəsinə görə zədələnmələr 5 tipə bölünür (Şəkil 2.):
- A tip- kisə axarının və ya Luşka axarlarının açıq qalması
- B tip – magistral axarlarla əlaqəsi olmayan izolə axarların bağlanması
- C tip – magistral axarlarla əlaqəsi olmayan izolə axarların açıq qalması
- D tip – magistral axarların lateral (hissəvi) yaralanmaları
- E tip – magistral axarların zədələnmələri
- E1 (Bismut tip 1) – haçadan 2 sm distal zədələnmələr
- E2 (Bismut tip 2) – hacaya 2 sm –dən az məsafədə
- E3 (Bismut tip3) – haçaya yaxın zədələnmə, haça sağlamdır
- E4 (Bismut tip 4) – haçanın zədələnməsi
- E5 (Bismut tip 5) – izolə axarın və magistral axarın zədələnməsi
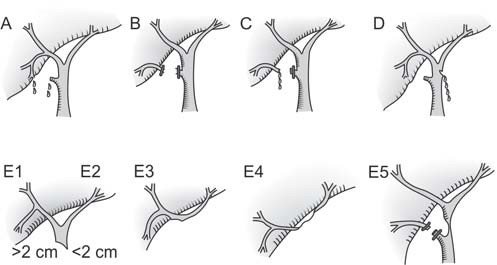
Şəkil 2. Strasberg-Bismut klassifiakasiyası.
|
|
Mexanizminə görə
|
- Bağlama (liqasiya, klipləmə) – mexaniki sarılıq törədir
- Yaralanma (kəsmə, koterizasiya) – öd sızmasına səbəb olur
- İşemiya (arterial liqasiya, diseksiya)- öd sızması və ya striktura törədir
|
|
Dərəcəsinə görə
|
Şəkil 3. Axacaq zədələnmələrinin dərəcəsinə görə növləri
- Tam – axacaq divarının 50%-dən çoxu kəsilir və ya bağlanılır
- Hissəvi – axacaq divarının 50%-dən azı kəsilir və ya bağlanılır
|
|
Aşkarlanma vaxtına görə
|
- Əməliyyatdaxili – ilkin əməliyyat vaxtı tapılır
- Əməliyyatdan sonrakı erkən - əməliyyatdan sonrakı ilk həftələrdə tapılır
- Əməliyyatdan sonrakı gec - əməliyyatdan aylar sonra tapılır
|
|
Nəticələrinə görə
|
- Öd sızması
- Obstruksiya, daralma
|
|
Klinik klassifikasiya
|
Sadə klinik klassifikasiyada öd axacaqlarının zədələnmələrinin mexanizmi, dərəcəsi və yeri nəzərə alınaraq 3 qrupa ayrılır:
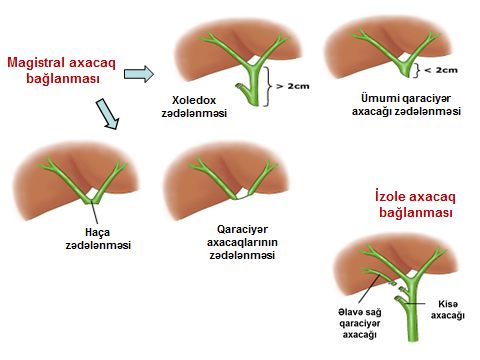
- Yaralanma və ya fistullar (öd sızması törədən zədəlnmələr) – (Şəkil 4)
- Magistral axacaq yaralanması (xoledox, qaraciyər axacağı, haça və pay axarları)
- Hissəvi ( diametrin 50%-dən azı) kəsilmə, koterizasiya
- Tam (diametrin 50%-dən çoxu) kəsilmə, koterizasiya
- Yan şaxələrin açıq qalması (kisə axarı, Luşka, əlavə qaraciyər axarı)
- İzolə axacaq kəsilməsi
Şəkil 4. Öd sızması törədən zədələnmələr
- Bağlama və ya okkluzion zədələnmələr (mexaniki sarılıq törədən zədələnmələr) - Şəkil 5
- Magistral axacaqların bağlanması və ya çapıq daralması (xoledox, qaraciyər axacağı, haça və pay axarları)
- İzolə axacaq bağlanması və ya çapıqlaşması
Şəkil 5. Mexaniki sarılıq törədən zədələnmələr
- Qarışıq (həm öd sızması həm də mexaniki sarılıq törədən zədələnmələr) – Şəkli 6
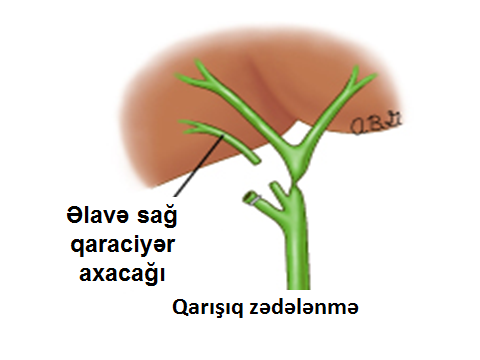
Şəkil 6. Qarışıq zədələnmələr
|
Səbəbləri
Öd yolları zədələnmələrinin başlıca səbəbi əməliyyatlardır (95%).
- Açıq və laparoskopik xolеsistеktomiya zədələnməyə ən çox səbəb olan əməliyyatdır və 0,2% hallarda öd yollarında zədələnmə baş verir.
- Digər əməliyyatlar – qastrektomiya, Qc rеzеksiyası, portal şunt əməliyyatları vaxtı da zədələnmə baş vеrə bilər.
- Laparoskopik xolesistektomiya vaxtı aşağıdakı amillər zədələnməyə şərait yaradırlar:
- Xəstəyə bağlı amillər:
- Ağır iltihab - “çətin xolesistektomiya” (kəskin və xronik fibrotik iltihab Kalot üçbucağını deformasiya edərək strukturların disseksiyasını və görünməsini çətinləşdirir)
- Anomaliyalar (kisə axarının xoledoxa paralel yerləşməsi -20%, yerdəyişmiş sağ axar – 2%, kisə axarının fərqli yerdən keçməsi, birləşməsi, qaraciyərdaxili öd kisəsi və s.)
- Kisə boynunda böyük pərçim daş
- Luşka axacaqları
- Köklük
- Qanaxma diatezi
- Texnikaya bağlı amillər
- “İki pəncərə” metoduna əməl edilməməsi (Kalot üçbucağını geniş disseksiya edərək kisə axacağını və arteriyasını görmək, ayırmaq və sonra kəsmək xolesistektomiyanın əsas prinispidir.)
- Alətlərdə və görüntüdə problemlər
- Yetərsiz təcrübə (öyrənmə əyrisi)
Mexanizmi
- Zədələnmələr kəsilmə, bağlanma, koterlə yandırma, kəsilib götürülmə və ya yetərsiz kliplənmə nəticəsində meydana gələ bilir.
- Anlaşılmayan anatomiya (yetəsiz görüntü, çətin disseksiya, anomaliya), diqqətsizlik (gözdən qaçırma və alətlə işləmədə, standartlara diqqət etməmə) zədələnmələrə şərait yaradır.
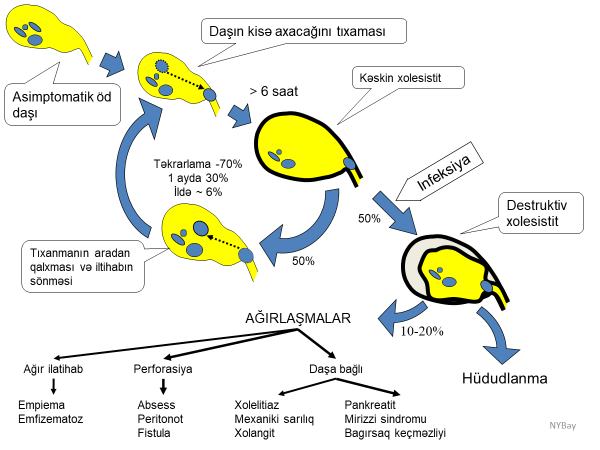
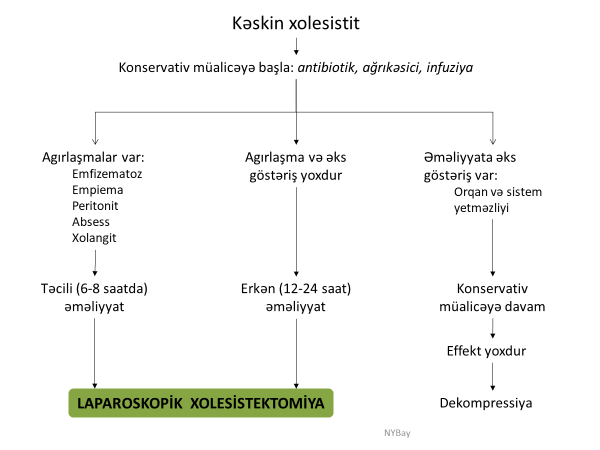
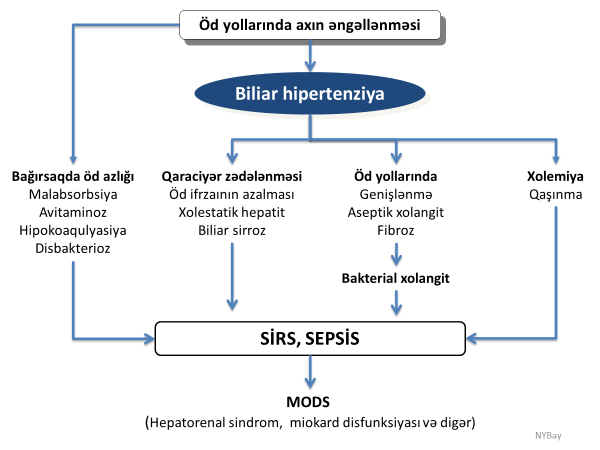
Gedişi və ağırlaşmaları
Axacaq zədələnməsi aşağıdakı nəticələrə səbəb ola bilər:
- Еrkən nəticələrə öd sızması, tıxanma sarılığı və bunlara bağlı ağırlaşmalar.
- Gec dövrdə davam edən öd fistulu, darlıq və bunlara bağlı ağırlaşmalar.
- Öd sızması əsasən yaralanmalarda, bəzən də bağlanmalarda rastlanır. Yaralanmada bu yaradan sızmaya bağlı, bağlanmada isə hipertenziyaya ilə əlaqədar əlavə axacaqlardan (Luşka axacaqları) öd kisəsi yatağına sızmaya bağlı ortaya çıxır.
- Öd sızması əməliyyat vaxtı görünə bilir (60%) və ya əməliyyatdan sonra öd assitinə, biliomaya, öd peritonitinə, yaradan və ya drеnajdan öd sızmasına və nəhayət öd fistuluna səbəb ola bilər.
- Şaxə axacaqların zədələnmələrində əgər distalda maneə yoxdursa öd fistulu 2-3 həftə ərzində spontan dayana bilir, izolə axacaq zədələnmələrində öd fisulu spontan bağlana və ya davam edə bilər, magistral aqxacaq zədələnmələrində isə öd fistulu adətən davam edir.
- Bağlanma adətən əməliyyatdan sonrakı ilk günlərdə mexaniki xolеstaza (sarılıq, xolеstaz, xolangit və Qc еnzimlərində artma) səbəb olur. Tam bağlanmada xolеstaz proqrеssiv şəkildə, hissəvi bağlanmada isə sabit və ya yüngül şəkildə ortaya çıxır.
- Bir çox hallarda xolеstaz və öd sızması birlikdə rast gəlir.
- Öd yolları zədələnmələrinin əksəriyyəti axacaqların daralması ilə nəticələnir. Daralma ilk həftədə 10%, 6 ayda 70%, 2 ildə isə xəstələrin 90%-ində ortaya şıxır.
Ağırlaşmaları
- Öd assiti
- Öd peritoniti
- Bilioma
- Öd fistulu
- Çapıq daralma
- Xolangit
- Xolestatik hepatit
- Böyrək yetməzliyi
- Çapıq daralma
- Digər
Klinika
Zədələnmələr əməliyyat vaxtı (60%), əməliyyatdan sonrakı ilk həftələrdə və ya bir neçə ay sonra özünü göstərir.
- Əməliyyat vaxtı zədələnmə iki əlamətlə büruzə verir: öd sızması və xolangioqrafiyada axacağın bağlanması və ya yaralanması.
- Əməliyyatdan sonrakı erkən dövrdə zədələnmə iki şəkildə ortaya çıxır – öd sızması və mеxaniki sarılıq.
- Öd sızması drеnajdan və ya yaradan öd gəlməsi, qarında mayе-assit, bilioma, öd peritoniti əlamətləri ilə büruzə vеrir. Mayеnin analizi ilə öd olduğunu dəqiqləşdirmək olar (mayеdə bilirubinin qandakından çox olması).
- Qarında ödün olması ən çox 2 ağırlaşmada rast gəlir: axacaq zədələnməsi və xoledoxda daş
- Mexaniki sarılıq klassik şəkildə ortaya çıxır: proqressiv sarılıq, proksimal öd yollarında genişlənmə, xolestatik və Qc enzimlərində artma.
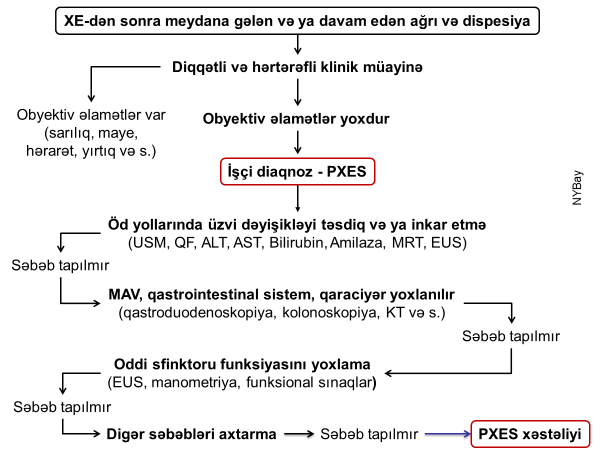
Diaqnostika
Şübhə
Aşağıdakı əlamətlərdən hər hansı biri varsa öd yolları zədələnmələrindən şübhələnmək lazımdır:
- Əməliyyat vaxtı öd sızması, anlaşılmayan anatomiya
- Əməliyyatdan sonra:
- yaradan öd sızması
- drenajdan öd gəlməsi
- sarılıq
- peritonit
- qarında maye
- xolangit əlamətləri
- qaşınma
- qarındaxili abses
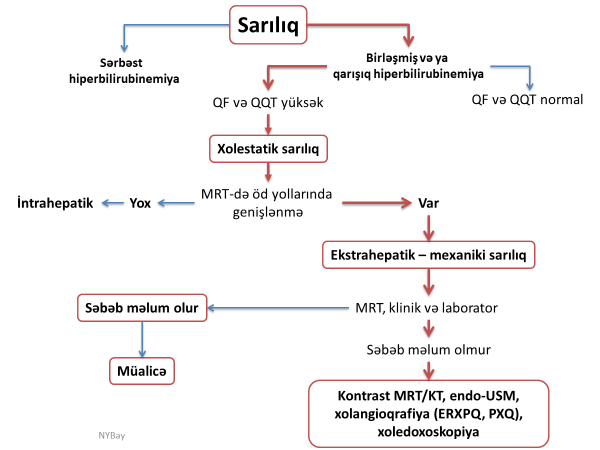
Dəiqiqləşdirmə
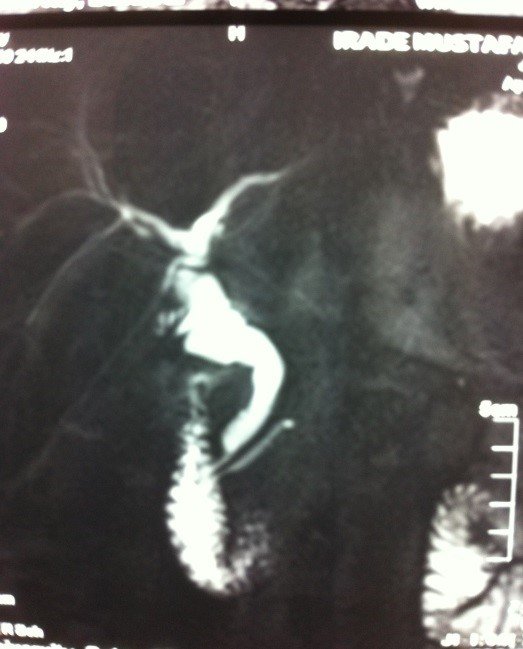
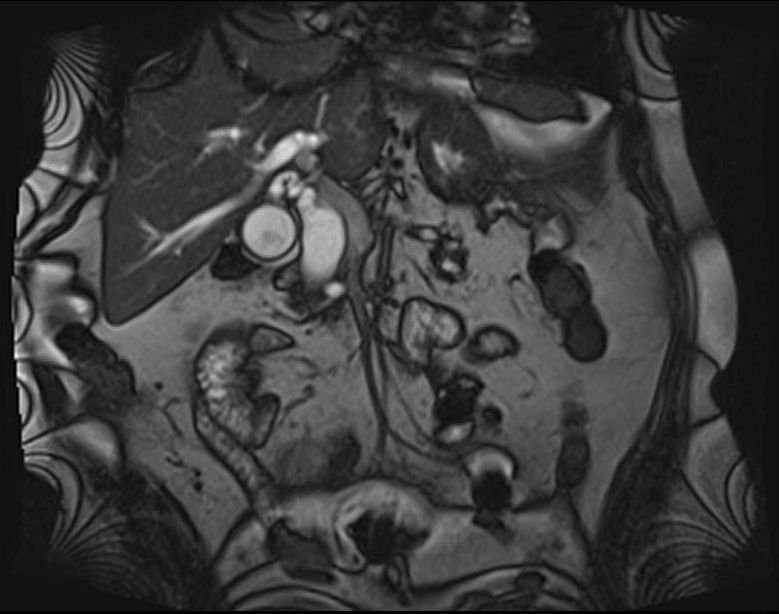
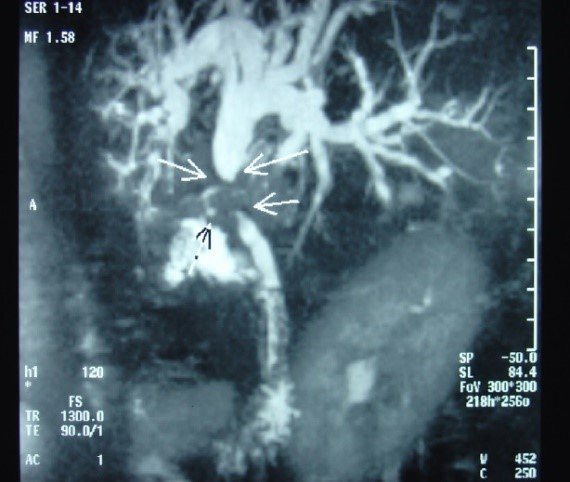
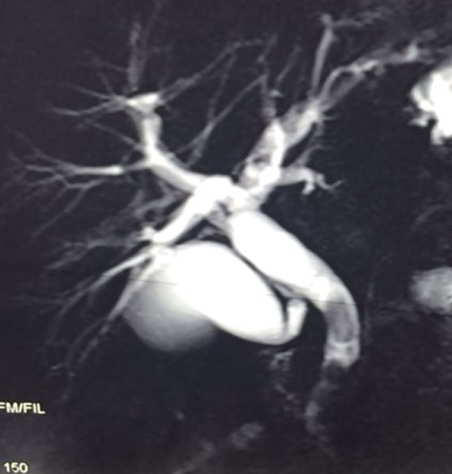
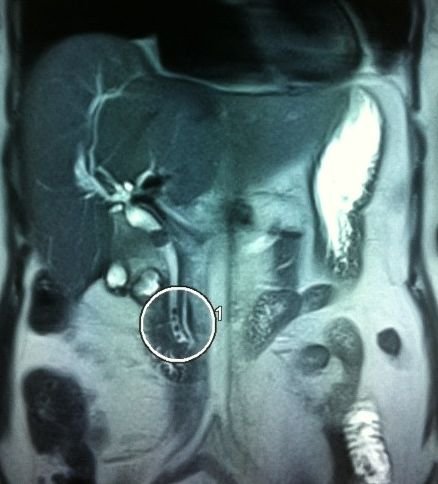
- Zədələnmələrin olub-olmamasını, yеrini və xaraktеrini dəqiqləşdirmək üçün xolangioqrafiya еdilir. MRT ilk seçimdir, lakin dəqiqləşdirmə üçün adətən kontrastlı xolangioqrafiya edilir: əməliyyat vaxtı əməliyyatdaxili xolangioqrafiya, əməliyyatdan sonra isə endoskopik və ya perkutan xolangioqrafiya.
- Öd yollarına yeridilən kontrastın kənara çıxması və ya “blok” (bağlanma) zədələnməni təsdiqləyən əlamətləridir.
Diaqnostik əlamətlər:
- Biliar sızıntı (peritonit, fistul, bilioma, qaraciyərdaxili abseslər) və / və ya mexaniki sarılıq
- Xolangioqrafiyada biliar ekstravazasiya və ya blok
Növünün təyini
Öd yolları zədələnmələrinin növünü təyin etmək üçün xolangioqrafiya, tomoqrafiya və angioqrafiya lazım gəlir. Öd yolları zədələnmələrinin müxtəlif cəhətlərinə görə çoxlu klassifikasiyaları var və bunların çoxu mürəkkəbdir, yadda çətin qalır, klinik mənzərəni, diaqnostikanı əhatə etmir. Sadə klinik klassifikasiyada öd axacaqlarının zədələnmələrinin mexanizmi, dərəcəsi və yeri nəzərə alınaraq 3 qrupa ayrılır:
- Yaralanma və ya fistullar (öd sızması törədən zədələnmələr)
- Magistral axacaq yaralanması (xoledox, qaraciyər axacağı, haça və pay axarları)
- Hissəvi ( diametrin 50%-dən azı) kəsilmə, koterizasiya
- Tam (diametrin 50%-dən çox) kəsilmə, koterizasiya
- Yan şaxələrin açıq qalması (kisə axarı, Luşka, əlavə qaraciyər axarı)
- İzolə axacaq kəsilməsi
- Bağlama və ya okkluziyon zədələnmələr (mexaniki sarılıq törədən zədələnmələr)
- Magistral axacaqların bağlanması və ya çapıq daralması (xoledox, qaraciyər axacağı, haça və pay axarları)
- İzole axacaq bağlanması və ya çapıqlaşması
- Qarışıq (həm öd sızması, həm də mexaniki sarılıq törədən zədələnmələr)
Müalicəsi
Müalicə üsulları
Öd yolları zədələnmələrində əsas prinsip ödün bağırsağa daimi keçidini bərpa etmək və ağırlaşmaları aradan qaldırmaqdır. Bu məqsədlə aşağıdakı müalicə üsulları istifadə edilir:
- Birincili bərpa – öd yollarının uc-uca anastomozudur (öd – öd anastomozları): ümumi öd axarının zədələnməsində, defekt 1 sm-dən kiçik olarsa, T-drenaj üzərindən aparılır. Striktura ehtimalı yüksəkdir, lakin striktura əmələ gəldikdə endoskopik müdaxilə imkanı yaradır.
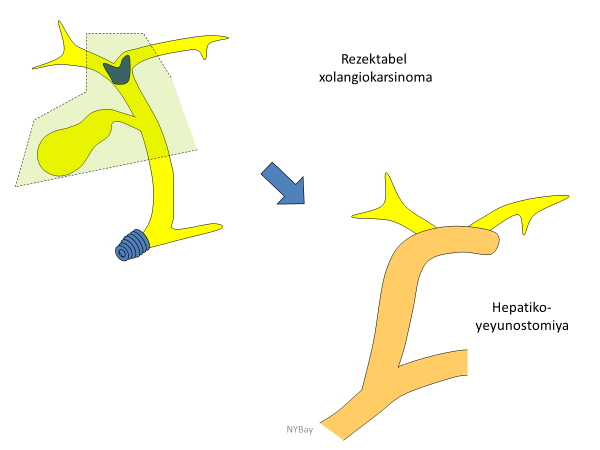
- Rеkonstruksiya – bilio-digestiv anastomozlardır, yerindən asılı olmayaraq bütün zədələnmələrdə tətbiq edilə bilir, Ru-Y tipli bilio – enterik anastomoz ən çox tövsiyə olunur.
- Dekompressiya – biliar drеnaj, stent, dilatasiya və s. adətən ilkin mərhələdə öd sızmasının qarşısını almaq, xolangitin müalicəsi üçün tətbiq edilir.
Müalicə seçimi
Müalicə üsulunun seçimində önəmli yol göstərici zədələnmənin aşkarlanma vaxtı, mexanizmi, dərəcəsi və yeridir.
Öd sızmasında taktika
Öd sızmasında bəzi əməliyyatdaxili təcili bərpaları çıxmaq şərti ilə müalicə əsasən ikimərhələli yanaşması prinsipi üzərində qurulur: ilkin mərhələdə öd sızmasının və peritonitin qarşısını almaq, ikinci mərhələdə isə bərpa əməliyyatı etmək.
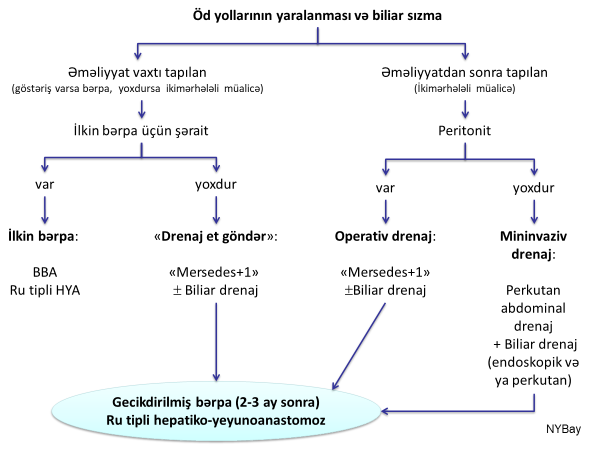
Şəkil 7. Öd sızmasında müalicə taktikası
Əməliyyat vaxtı tapılan zədələnmələrdə yanaşma
Əməliyyat vaxtı tapılan yaralanmalarda təcrübəli cərrah çağırılır və ya konsultasiya edilir, xolangiqrafiya edilərək zədələnmənin yeri, dərəcəsi və xarakteri dəqiqləşdirilir, müalicə üçün iki yoldan biri seçilir: “birincili bərpa” yoxsa “drenaj et göndər”.
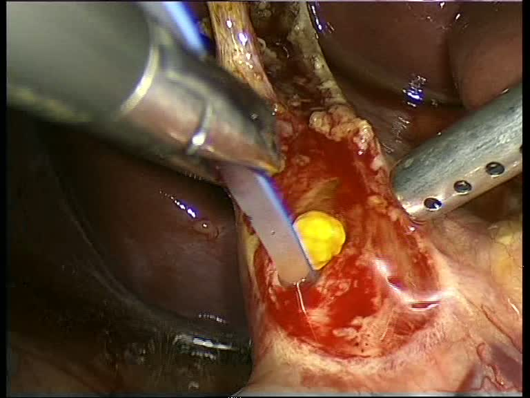
Birincili bərpa yanaşması. İlkin əməliyyatda bərpa, xüsusən də magistral yolların anastomozları təcrübəli cərrah tərəfindən aşağıdakı şərtlər daxilində aparıla bilər: öd yollarının anatomiyası, zədələnmənin yeri, xarakteri və dərəcəsi tam müəyyən olunarsa, iltihabı və destruktiv proseslər yoxdursa, əməliyyatxana şərtləri imkan verirsə və s. Magistral axacaqların hissəvi zədələnmələrində ilk seçim T-drenajdır (Şəkil). Lakin bəzi təcrübəli cərrahlar T-drenaj üzərindən yan-yan bilio-enterik anastomoz qoya bilirlər. Magistral axacaqların tam kəsilməsində birincili bərpa və ya bilioenterik anastomoz edilə bilər. Kəsilmə xoledox səviyyəsindədirsə, axacağın defekti kiçikdirsə (1 sm-dən kiçik), uclar gərginliksiz yaxınlaşırsa T-drenaj üzərində birincili uc-uca anastomoz qoymaq olar. Böyük defektlərdə və yuxarı zədələnmələrdə (qaraciyər, haça və pay axacaqları) transanastomotik drenajla hepatiko-yeyeunoanastomoz qoyula bilər. Luşka axacağından sızıntı varsa tikiş qoyularaq bağlanılır və mütləq magistral axcaqlarda blok inkar olunmalıdır. Çünki distalda blok olarsa tikiş tutmazlığı və öd sızması baş verir. Blok varsa aradan qaldırmaq və ya magistral axacaqları dekompressiya etmək lazımdır. Magistral yollarla əlaqəsi olmayan izolə axacaqlardan sıznıtı varsa diametri 3 mm-dən kiçik axacaqları bağlamaq olar, 3-4-mm-dən böyük axacaqları isə bərpa etmək lazımdır və bilio-enterik anastomoz tövsiyə edilir.
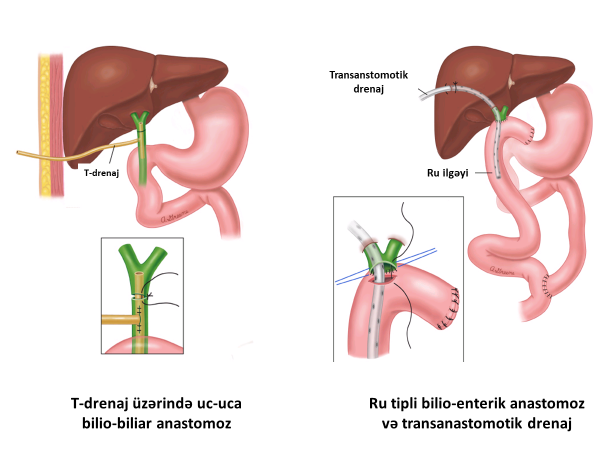
Şəkil 8. Əməliyyat vaxtı tapılan zədələnmələrdə bərpa əməliyyatları
“Drenaj et göndər” yanaşması. İlk əməliyyat vaxtı ilkin bərpa üçün aşağıdakı hər hansı əks göstəriş və ya risk varsa “drenaj et göndər” yanaşması seçilir:
- Təcrübəli cərrah yoxdursa
- Öd yollarının anatomiyasını, zədələnmənin yerini və xarakteri təyin etmək çətinliyi varsa
- Öd yollarında və ətrafında iltihabı və destruktiv proseslər varsa
- Arteriya zədələnməsinə böyük şübhə varsa
- Klinika ixtisaslaşmış klinika deyilsə
“Drenaj et göndər” yanaşmasında məqsəd ikimərhələli müalicə taktikasının birinci mərhələsini həyata keçirməkdir. Yəni ödün qarın boşluğuna sızmasının qarşısını almaqdır. Bu məqsədlə iki drenaj tətbiq edilir: öd yolunun özünün birbaşa xaricə drenajı və ətrafa sızan ödün xaricə drenajı. Öd yolunun drenajı üçün T-drenaj, retroqrad kateter tətbiq edilə bilər. Öd yolunun özünü xaricə drenaj etmək mümkün olmayanda (çox kiçik axar, yeri tapılmayan, görünməyən axacaq və s.) sızıntının xaricə adekvat çxmasını təmin etmək üçün “Mersedes +1” adlandırılan 4 drenaj qoymaq lazımıdr: sağtərəfli və soltərəfli qaraciyəraltı, kisə yatağı boyunca və diafraqmaaltı drenajlar (Şəkil 9). Belə xəstələr ixtisaslaşmış mərkəzə göndərilir, bərpa əməliyyatı 6-8 həftə sonra yerinə yetirilir.
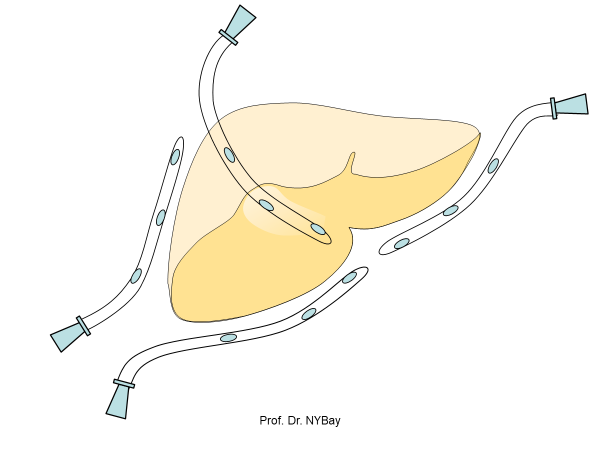
Şəkil 9. Biliar sızıntılarda və peritonitlərdə dördlü “Mersedes+1” drenajı
Əməliyyatdan sonra tapılan öd sızması
Əməliyyatdan sonra tapılan biliar sızmalarda klassik ikimərhələli müalicə seçilir: birinci mərhələdə sızıntı və ağırlaşmaları aradan qaldırılır, ikinci mərhələdə isə bərpa edilir. Birinci mərhələdə biliar peritonitin olub olub-olmamasına görə müalicə taktikası seçilir. Biliar peritonit varsa təcili əməliyyat edilir, qarın böşluğu yuyulur və ödün xaricə drenajı təmin edilir. Zədələnən axar aydın görünürsə birbaşa xaricə drenaj edilə bilər. Aydın görünməyən defektin axtarışı və qapı nahiyyəsinin geniş disseksiyası tövsiyə edilmir, çünku iltihaba və retraksiyaya bağlı zədələnmə yerini tapmaq çətin olur və disseksiya əksər hallarda əlavə zədələnmələrə səbəb olur. Belə hallarda qaraciyər ətrafı nahiyyələrə “Mersedes + 1” drenajları qoyaraq ödün xarici drenajını təmin etmək lazımıdr. Bərpa əməliyyatı 2-3 ay sonra edilə bilər.
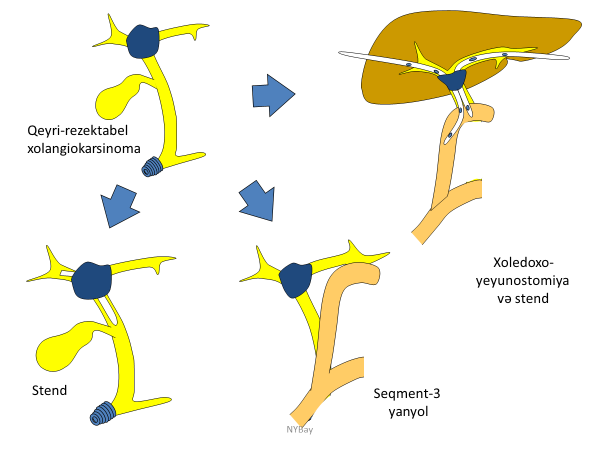
Peritonit yoxdursa, birinci mərhələdə abdominal yığıntının perkutan drenajı və öd yollarının dekompressiyası həyata keçirilir. Öd yollarının dekompressiyası üçün zədələnmənin xarakterindən asılı olaraq endokopik (stend, nazobiliar drenaj) və ya perkutan (stend, xolangiokateter) dekomressiyası seçilə bilər.
Endoskopik dekompressiya magistral axacaqların hissəvi yaralanmalarında, kisə güdülü və ya Luşka axarı açıq qaldıqda tətbiq edilir. Qaraciyərdən keçən perkutan biliar dekompressiya isə adətən magistral axacaqların tam kəsilmələrində lazım gəlir.Öd yolları yetərli dekompressiya olunarsa qarın drenajından öd ifrazı adətən 2-3 gün sonra kəsilir. Xolangiqrafiyada da sızma yoxdursa stend 2-3 həftə sonra çıxarıla bilər. Bu müalicə adətən kisə güdülü və kiçik axacaqların açıq qaldığı hallarda yetərli olur. Perkutan abdominal drenaj və biliar stend magistral axacaqların hissəvi yaralanmalarında da faydalı olur, lakin sonrakı dövrlərdə striktura inkişaf edə bilir.
Magistral axarların tam zədələnməsində isə biliar drenaj 2-3 ay davam etdirilir, anastomoz üçün uyğun şərait yarandıqdan sonra, xüsusilə də iltihab aradan qalxdıqdan, öd yolları genişlənikdən və divarı qalınlaşdıqdan sonra bərpa əməliyyatı yerinə yetirilir. Bərpa üçün ilk seçim geniş mənfəzli (4 sm-dən çox) və uzun seqmenli (60-70 sm) Ru tipli yan-yan hepatiko-yeyunoanastomozdur.
İzole axacaq zədələnmələrində magistral öd yollarına stend qoyulması faydalı olmur və perkutan abdominal drenajı üzün müddət saxlamaq lazım gəlir. Çapıq daralma əmələ gələn və genişlənən izolə axacaqlara anastomoz qoyula bilər, atrofiya və xolangiti təkrarlayan xəstələrdə isə rezeksiya edilə bilər.
Öd yolları bağlanmasında taktika
Bağlanma və mexaniki sarılıqda da müalicə yanaşması ümumi prinsipə əsaslanır: bərpa əməliyyatı üçün tələsməmək, geniş və etibarlı anastomoz üçün vaxt qazanmaq lazımdır (öd yollarının genişlənməsini, divarının qalınlaşmasını və iltihabın sönməsini gözləmək).
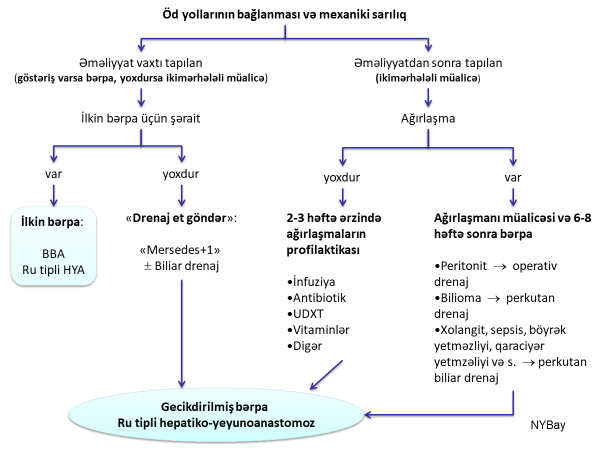
Şəkil 10. Öd yollarının bağlanmasında müalicə taktikası
Əməliyyat vaxtı tapılan bağlamalar
Əməliyyat vaxtı tapılan bağlamalarda xolangioqrafiya edərək zədələnmə yeri dəqiqləşdirilir. Magistral axarın sadə bağlanmasında (axar tam və ya hissəvi bağlanılır və ya kliplənir, lakin axacağın bütövlüyü saxlanılır) əvvəlcə liqatura açılır, liqatura divarı kəsibsə T-drenaj edilir, liqatura divarı kəsməyibsə axar ətrafı sahəyə drenajlar qoyulur. Hər iki halda da xəstə ixtisaslaşmış klinikaya göndərilir və nəzarətdə saxlanılır. Belə xəstələrdə erkən dövrdə öd fistulu və gec dövrdə çapıq daralma ehtimalı var.
Magistral axacaqlar bağlanıb və kəsilibsə, əks göstəriş də yoxdursa bərpa əməliyyatı edilə bilər (bax yuxarı). Bərpa üçün imkan yoxdursa liqatura açılmır, qaraciyər altı nahiyə drenaj edilir və ixtisaslaşdırılmış kilinikaya göndərilir (“drenaj et göndər”).
İzole axacaq liqasiyalarında əməliyyat sahəsini xaricə drenaj etmək və gözləmək olar.
Əməliyyatdan sonra tapılan bağlamalar və strikturlar
Əməliyyatdan sonra tapılan bağlamalarda xəstə ixtisaslaşmış klinikaya göndərilir. Belə xəstələrdə ilk olaraq MRT edilərək bağlanma yeri dəqiqləşdirilir. MRT yetərsiz olarsa ERXPQ edilə bilər. Əlavə olaraq KT angioqrafiya və ya dopler USM ilə arteriya zədələnməsini yoxlamaq lazımdır. Diaqnostik işləmlərdən sonra zədələnmə yerinə və ağırlaşmalara görə müalicə taktikası seçilir. Magistral axacaqların bağlanmasında xəstə nəzarət altında saxlanılır, anastomoz üçün 2-3 həftə gözlənilir və ağırlaşmaların profilaktikası həyata keçirilir. Bu müddət öd yollarının genişlənməsi, divarının qalınlaşması, iltihabın sönməsi və anastomoz üçün əlverişli şərait yaratmaq məqsədi daşıyır. Gözləmə müddətində ağırlaşmaların profilaktikası və müalicəsi üçün aşağıdakı tədbirlər həyata keçirilir:
- xolangit profilaktikası üçün antibiotikoterapiya
- qaraciyər zədələnməsinin profilaktikası üçün hepatoprotektorlar və bağırsaq probiotikləri
- böyrək yetməzliyinin profilaktikası üçün infuziyon terapiya
- malabsorbsiyanın profilaktikası üçün oral ursodezoksixol turşusu və vitaminlər
- biliar sızıntı olarsa (magistral axar bağlanmalarında biliar hipertenziya ilə əlaqədar öd kisəsi yatağındakı kiçik öd axacaqlarından öd sızması ola bilir) perkutan drenaj edilir, həttda operativ drenaj gərəkə bilir.
- digər
Gözləmə müddətində adətən bilirubin və xolestatik göstəricilər artır və iki gediş ola bilər: ağırlaşmasız və ağırlaşmalı gediş (xolangit, sepsis, böyrək yetməzliyi və s.). Ağırlaşma olmazsa 2-3 həftə sonra öd yollarının təkrar müayinəsi aparılır və bərpa əməliyyatı həyata keçirilir. Magistral axarların bağlanmasında ilk seçim Ru-tipli bilio-enterik anastomozdur. Gözləmə müddətində xolangit, qaraciyər yetməzliyi, böyrək yetməzliyi, sepsis və s kimi ağırlaşmalar başlayarsa təcili olaraq perkutan drenajla öd yolları dekompressiya edilir, bərpa əməliyyatı 6-8 həftə sonra həyata keçirilir.
İzolə axacaq bağlanmasında gözləmə müddətini 2-3 ay uzatmaq olar, atrofiya qeyd edilərsə müdaxiləyə ehtiyac qalmır. Lakin, xolangit, abses, sepsis əlamətləri ortaya çıxarsa perkutan drenaj edilir. İltihab söndükdən sonra Ru tipli bilioenterik anastomoz, rezeksiya və ya izləmə seçilə bilər.
Özət
Əməliyyat vaxtı və ya travma nəticəsində axacaqların kəsilməsi (divar dеfеkti, yaralanması, koterlə nekrozu), bağlanması və ya arteriyaların zədələnməsi nəticəsində baş verən işemiya öd yolları zədələnməsi adlanır. Öd yolları zədələnmələrinin böyük əksəriyyəti əməliyyat vaxtı, az hissəsi isə travmalarda baş vеrir. Xolеsistеktomiya zədələnməyə ən çox səbəb olan əməliyyatdır və bu əməliyyat vaxtı 0,3-0,6% hallarda zədələnmə baş verir. Yеtərsiz görüş sahəsi, köklük, qanaxma, iltihab, kobud tеxnika, təcrübəsizlik zədələnməyə şərait yaradır. Zədələnmə əməliyyat vaxtı öd sızması, erkən dövrdə öd sızması (drеnajdan, yaradan öd gəlməsi, qarında öd) və mexaniki sarılıq, gec dövrdə isə mexaniki sarılıq və xolangit əlamətləri ilə biuzə verir.
Diaqnozu dəqiqləşdirmək üçün xolangioqrafiya lazım gəlir və MRT ilk seçimdir, lakin əksər hallarda kontrastlı xolangioqrafiyaya da ehtiyac yaranır (endoskopik, perkutan). Müalicəsi üçün anastomozlar (bilio-biliar və bilio-digеstiv), drеnaj, stend istifadə еdilir. Müalicə üsulunun sеçimində zədələnmənin təyin olunma vaxtı, yеri və dərəcəsi nəzərə alınır. Əməliyyat vaxtı tapılan zədələnmələr təcrübəli mütəxəssis varsa və əks-göstəriş yoxdursa birincili bərpa edilir, bu şərtlər yoxdursa drenaj edilib ixtisaslaşdırılmış mərkəzə göndərilir. Əməliyyatdan sonra tapılan zədələnmələrdə isə bərpa əməliyyatına tələsmək lazım dеyil, axacaqların gеnişlənməsini və ya iltihabın sönməsini gözləmək lazımdır: tam bağlanmalarda 2-3 həftə, hissəvi zədələnmələrdə isə 3-4 ay gözləmək və bərpa üçün bilio-digеstiv anastomozlar tövsiyə edilir. Gözləmə dövründə ağırlaşmaların profilaktikası üçün stеnd, biliar kateter qoyula bilər, təcili əməliyyat isə absеs və pеrifonit olarsa aparılır.
Öd yollarının zədələnmələri üzrə suallar
N.Y.Bayramov, A.K.Səfiyeva, F.Qəhrəmanova
|
Suallar
|
Cavablar
|
|
Öd yolları zədələnmələri nədir?
|
Əməliyyat vaxtı və ya travma nəticəsində axacaqların kəsilməsi, bağlanması və ya arteriyaların
zədələnməsi nəticəsində baş verən işemiya
|
|
Rastgəlmə tezliyi nə qədərdir?
|
Laparoskopik xolesitektomiyalarda 0.2- 0.3%
|
|
Hansı klinik formaları var?
|
- Yaralanma və ya fistullar (öd sızması törədən zədələnmələr);
- Bağlama və ya okkluzion zədələnmələr (mexaniki sarılıq törədən zədələnmələr);
- Qarışıq (həm öd sızması həm də mexaniki sarılıq törədən zədələnmələr);
|
|
Səbəbi və ya risk faktorları nələrdir?
|
- Əməliyyatlar (95%), qarın travmaları
- Öd yolları ərafında iltihabı, fibrotik, sklerotik dəyişikliklər, anomaliyalar
|
|
Mexanizmi nədən ibarətdir?
|
Kəsilmə, bağlanma, koterlə yandırma, kəsilib götürülmə və ya yetərsiz kliplənmə və s.
|
|
Gediş xüsusiyyəti necədir?
|
Еrkən dövrdə öd sızması və ya tıxanma sarılığı meydana gəlir, bir neçə həftədən sonra isə adətən daralma..
|
|
Ağırlaşmaları nələrdir?
|
- Öd assiti
- Öd peritoniti
- Bilioma
- Öd fistulu
- Çapıq daralma
- Xolangit
- Xolestatik hepatit
- Böyrək yetməzliyi
- Çapıq daralma
- Digər
|
|
Klinik əlamətləri hansılardır?
|
- Əməliyyat vaxtı - öd sızması
- Əməliyyatdan sonrakı erkən dövrdə - öd sızması və mеxaniki sarılıq, gec dövrdə striktura
|
|
Hansı xəstələrdə şübhələnmək lazımdır?
|
Əməliyyat vaxtı öd sızması, anlaşılmayan anatomiya
Əməliyyatdan sonra yaradan öd sızması, drenajdan öd gəlməsi, sarılıq, peritonit, qarında maye, xolangit əlamətləri, qaşınma, qarındaxili abses
|
|
Dəqiqləşdirmək üçün hansı müayinələr lazımdır?
|
MRT, ƏDXQ, ERXPQ, PXQ
|
|
Laborator əlamətləri nələrdir?
|
Xolestaz
|
|
Görüntüləmə əlamətləri nələrdir?
|
Kontrastın kənara çıxması, “blok” (bağlanma), darlıq
|
|
Diaqnostik kriteriyalarını sadala?
|
Biliar sızma və ya mexaniki sarılıq
Xolangioqrafiyada ekstravazasiya, blok və ya daralma
|
|
Müalicə üsulları hansılardır?
|
Cərrahi
Endoskopik
Perkutan
|
|
Əməliyyata göstərişlər nələrdir?
|
Öd peritoniti
Biliar darlıq
|
|
Əməliyyat üsulları hansılardır?
|
Birincili bərpa (öd yollarının uc-uca anastomozu)
Rеkonstruksiya (bilio-digestiv anastomozlar)
|
|
Proqnozu nədir?
|
Vaxtında və düzgün seçilən əməliyyatlardan sonra qənaətbəxşdir.
|
|
Xəstəliyin ən xarakterik özəlliyini bir cümlə ilə necə ifadə edərsiniz?
|
Zədələnmələr təhcizatlı klinikalarda təcrübəli mütəxəsisilər tərəfindən müalicə edilməlidir, çünki öd yolları zədələnmələrinin müalicəsində səhvlər adətən zədələnmədən sonrakı müdaxilə növünün və vaxtının seçimində baş verir.
|