N.Y.Bayramov, N.Xıdırova
Tərifi
Mediastinit divararalığı toxumasının iltihabı xəstəliyidir, kəskin və xroniki formada ortaya çıxa bilir.
Kəskin mediastinit divararalığı toxumasının irinli iltihabı xəstəliyi olub, əksər hallarda döş qəfəsi orqanlarındakı zədələnmələrin, boyun və qarın boşluğundakı iltihabın yayılması nəticəsində ikincili olaraq meydana çıxır. Adətən sepsisə səbəb olur və vaxtında müalicə olunmazsa yüksək letallığa gətirib çıxarır.
Xroniki medisatinit isə divararalığının qranulomatoz iltihabı və fibrozu olub, adətən xroniki iltihabi xəstəliklərin (infeksion və digər) nəticəsində meydana gəlir.
Təsnifatı
|
Yayılmasına görə
|
|
|
Mexanizminə görə
|
- Kontaminasiya
- Birbaşa yayılma
- Uzaqdan yayılma
|
Səbəbləri və patogenezi
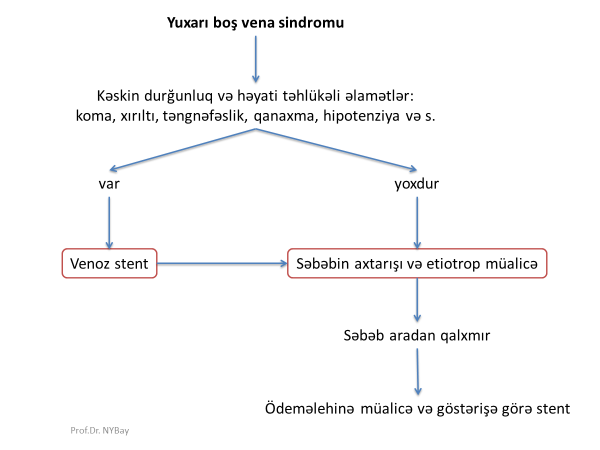
Kəskin mediastinit əksər hallarda ikincili xəstəlikdir, başqa sözlə, döş qəfəsi və ya ətraf orqanlarda baş verən zədələnmə və ya irinli iltihabi xəstəliklərin ağırlaşmasıdır (Şəkil 8).
Digər irinli xəstəliklərdə olduğu kimi divararalığında irinli iltihabın baş verməsi üçün iki əsas şərt toxuma zədələnməsi və infeksiyadır. Nekrotik və ya işemik toxuma irinli infeksiyanın inkişafına şərait yaradır. Bir tərəfdən inkişaf edən infeksiya, digər tərəfdən isə nekroza və infeksiyaya cavab kimi ortaya çıxan iltihabi reaksiya yeni zədələnmələrə səbəb olur. Beləliklə, “zədələnmə – irinli infeksiya – zədələnmə” qüsurlu dövranı meydana gəlir və proses proqressivləşir.
Patogenetik baxımdan kəskin mediastinitin səbəblərini 3 qrupda cəmləşdirmək olar:
- kontaminasiya – zədələnmə və infeksiyalaşma nəticəsində meydana gəlir
- birbaşa yayılma – irinli iltihabın divararalığına keçməsi
- distant (uzaqdan) yayılma – hematogen və ya limfogen yayılma
- Kontaminasiya boşluqlu orqanların perforasiyası nəticəsində divararalığının “möhtəviyyatla kirlənməsi” və ya döş boşluğunda aparılan əməliyyatlardan sonrakı irinləmə nəticəsində baş verir. Qida borusunun müayinələr və ya qusma nəticəsində perforasiyası kəskin mediastinitin ən çox rast gəlinən səbəbidir (90%).
- Ətraf orqanlarda baş verən irinli iltihabın divararalığına keçməsi nəticəsində baş verən mediastinitlərə də az rast gəlinmir. Plevra və ağciyərin xəstəlikləri (irinli plevrit, abses), boyun, retroperitoneal fleqmona, qabırğaların, fəqərələrin, döş sümüyünün osteomielitləri divararalığına yayıla bilər.
- Uzaqda yerləşən infektiv ocaqdan hematogen və limfogen yolla yayılan septik embollar divararalığı toxumalarında işemiya-nekroz törədərək kəskin mediastinitə səbəb ola bilərlər.

Şəkil 8. Kəskin mediastinitin səbəbləri və patogenezi
Gedişi və ağırlaşmaları
Kəskin mediastinit ağır gedişli xəstəlikdir və yüksək letallığa səbəb ola bilir (30-60%). Kəskin mediastinitin ağır gedişli olmasının səbəbləri aşağıdakılardır:
- Divararalığında qoruyucu örtüyün olmaması iltihabın asanlıqla yayılmasına və orqanların zədələnməsinə şərait yaradır.
- Divararalığı orqanlarının daim hərəkətdə olması (tənəffüs, qida borusunun peristaltikası, ürəyin və damarların pulsasiyası) iltihabın yayılmasına şərait yaradır.
- Divararalığının mürrəkəb quruluşlu olması və çoxsaylı strukturların olması ilə əlaqədar çoxsaylı ciblər əmələ gəlir ki, bu da irinin drenajını çətinləşdirir.
- Divararalığında həyati vacib orqanların yerləşməsi onların funksiyasının tezliklə pozulmasına səbəb olur.
Ağırlaşmaları
Kəskin mediastinitin özü ağırlaşmadır və ağırlaşmalar da törədir ki, bunun da başında sepsis, plevrit, pnevmotoraks gəlir.
Klinikası
Kəskin mediastinit adətən qida borusu müayinəsindən, döş qəfəsi əməliyyyatlarından, travmalarından, boyun və ya retroperitoneal fleqmonalardan, döş qəfəsi divarı, ağciyər və ya plevranın irinli xəstəliklərindən sonra vəziyyətin sürətlə pisləşməsi, xüsusən sepsisin ortaya çıxması və ya dərinləşməsi, döş qəfəsində ağrı, məcburi vəziyyət, üşütmə-hərarət əlamətləri ilə ortaya çıxır.
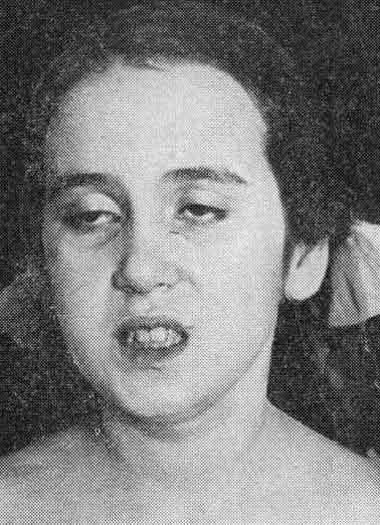
Ağrı daimi xarakterli olur və döş qəfəsinin genişlənməsi ilə artır (dərin nəfəsalma, arxası üstdə uzanma, başı arxaya çəkmə). Ağrını azaltmaq üçün xəstələr məcburi vəziyyət alırlar: başı önə əyilmiş yarımoturaq vəziyyət.
İnfeksiyanın sürətlə yayılması nəticəsində bir neçə saat ərzində sepsis ortaya çıxır ki, bu da ilk olaraq tənəffüs yetməzliyi (taxipnoe, dispnoe, hipoksiya), sonra isə digər orqan və sistem yetməzlikləri, hətta şok əlamətləri ilə təzahür edir.
Obyektiv müayinədə boyunda emfizema, döş sümüyünün palpasiyada ağrılı olması, ağır septik vəziyyət görünür.
Diaqnostikası
Prinsipi
Kəskin mediastinit təcili müalicə tələb edən xəstəlikdir, ona görə də cüzi şübhə əlamətləri yaranan xəstələrdə təcili olaraq diaqnoz təsdiq və ya inkar edilməli, sonra isə səbəb müəyyənləşdirilməlidir.
Şübhə
Anamnezində qida borusu müayinəsi, şiddətli qusma, döş qəfəsi əməliyyatları, boyun və qarında irinli iltihabı olan xəstələrdə vəziyyətin sürətlə pisləşməsi baş verərsə (döş qəfəsində ağrılar, üşütmə-hərarət, sepsis əlamətləri, boyunda emfizema, döş qəfəsinin palpasiyasında və dərin tənəffüsdə ağrının artması, məcburi vəziyyət) kəskin mediastinitdən şübhələnmək lazımdır.
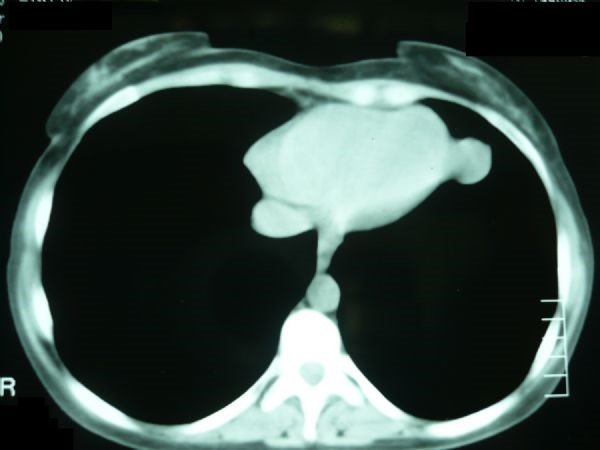
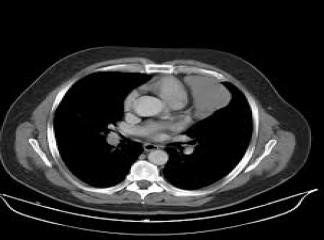
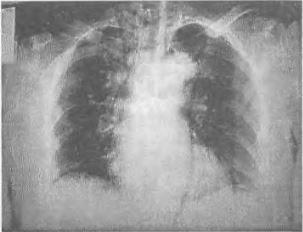
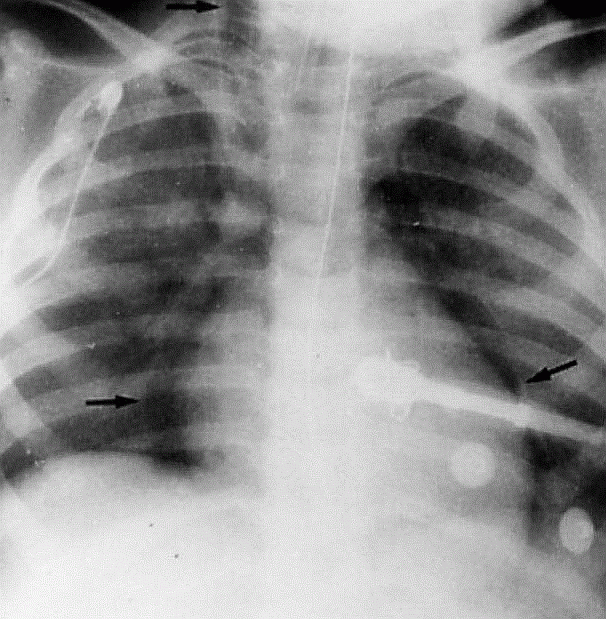
Sepsisli xəstələrdə rentgenoloji müayinədə mediastinumda hava görünməsi yüksək şübhə əlamətidir (Şəkil 9).
|
|
 |

|
|
Şəkil 9. Mediastinal emfizema
|
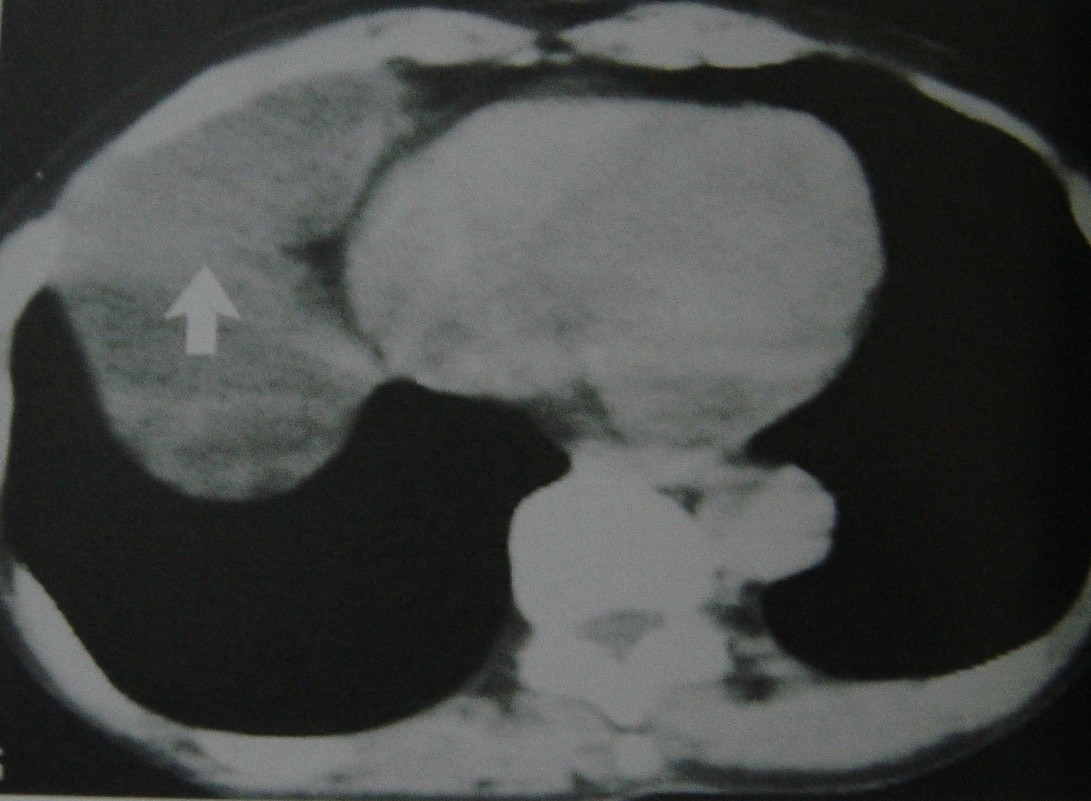
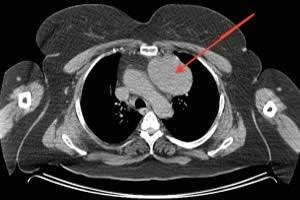
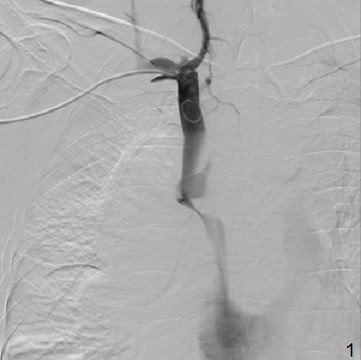
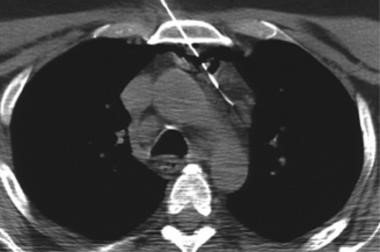
Şəkil 10. KT. Kontrastın qida borusundan ekstravazasiyası
|
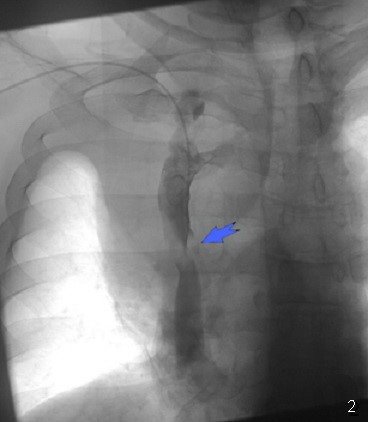
Şəkil 11. R-qramma. Kontrastın ekstravazasiyası
|
Dəqiqləşdirmə
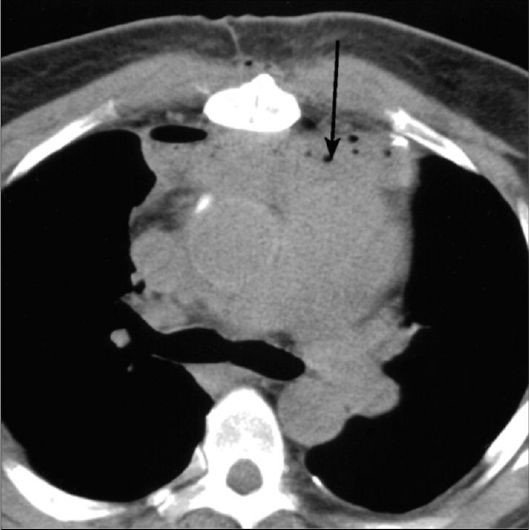
Kəskin mediastinitin diaqnozunu dəqiqləşdimək üçün ən vacib müayinə KT-dir. KT-də divararalığında ödem, maye, hava, kontrast ekstravazasiyası mediastinitin xarakterik əlamətləridir.
Diaqnostik əlamətləri:
- Anamnezdə qida borusu müayinəsi, güclü qusma, əməliyyatlar, travma, boyunda, qarında və ya döş qəfəsi divarında irinli iltihab olan xəstənin sürətlə pisləşməsi (ağrı, təngnəfəslik və sepsis əlamətləri)
- KT-də divararalığında ödem, maye, hava, bəzən də kontrast ekstravazasiyası (Şəkil 10)
Səbəbin təyini
Səbəbin təyin edilməsində anamnez mühüm rol oynayır. Boyun, retroperitoneal fleqmonalardan, döş divarı, ağciyər və plevranın irinli xəstəliklərindən sonrakı mediastinitlərdə səbəb aydındır.
Endoskopiyadan sonra emfizemanın ortaya çıxması, oral kontrastlı rentgendə və ya KT-də kontrast ekstravazasiyası qida borusu perforasiyasını göstərən əlamətlərdir (Şəkil 11).
Əməliyyatlardan və travmalardan sonra meydana gələn mediastinitlərdə hematomanın irinləməsi ilk planda tutulsa da boşluqlu orqan zədələnməsini inkar etmək üçün kontrastlı müayinələr və endoskopiya gərəkə bilir.
Müalicəsi
Prinsipi
Digər irinli iltihabı xəstələliklərdə olduğu kimi kəskin mediastinitin də müalicəsi “təcili 4 prinsip“ üzərində qurulur:
- sepsisə görə dəstək müalicəsi
- antibiotikoterapiya
- irinliyin drenajı və sanasiyası
- səbəbin aradan qaldırılması
Cərrahi müalicə
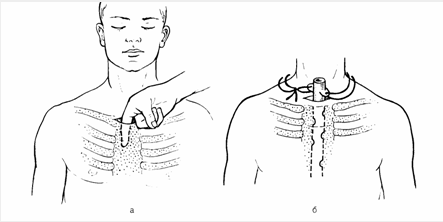
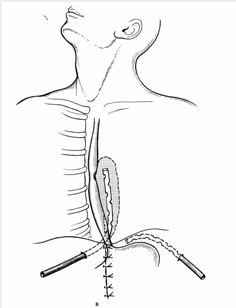
Kəskin mediastinit şübhəsi olan xəstə təcili xəstəxanaya yatırılır, diaqnoz qoyulan kimi aktiv dəstək, antibiotikoterapiya başlanılır və cərrahi müalicə həyata keçirilir. Kəskin mediastinitin müalicəsində cərrahi müalicə əsas tədbirdir və iki məqsədlə yerinə yetirilir: irinliyin sanasiyası-drenajı və səbəbin aradan qaldırılması (Şəkil 12).
Şəkil 12. Divararalığının drenajı
Sanasiya-drenaj üçün divararalığına yuxarıdan, transsternal, transtorakal yollarla müdaxilə etmək olar. Səbəbi aradan qaldırmaq üçün edilən əməliyyatlar səbəbdən asılı olaraq dəyişir.
- Qida borusu perforasiyalarında ezofaqusda xəstəliyin olub-olmamasından, perforasiyanın yeri və ya müddətindən asılı olaraq müalicələr seçilir: perforasiyanı tikmə, rezeksiya, diversiya, stend, drenaj (Şəkil 13).
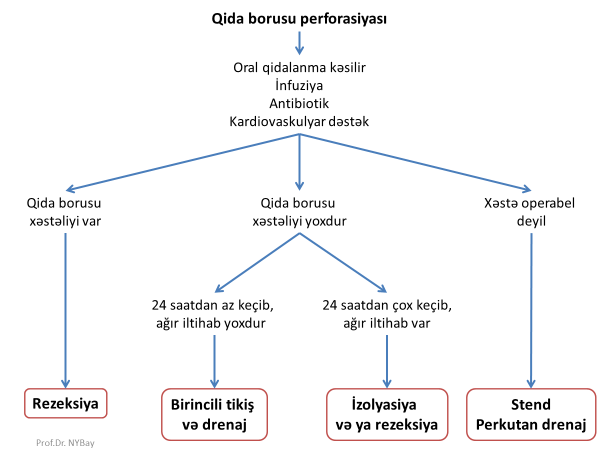
Şəkil 13. Qida borusu perforasiyasında müalicə prinsipləri
- Traxeya və bronxların zədələnmələrində tikmə, rezeksiya və ya stent tətbiq edilə bilər.
- İltihabın ətrafdan yayılmasında boyun və ya retroperitonun geniş drenajı, plevranın və ya ağciyər absesinin drenajı yerinə yetirilir.
- Hemato-limfogen yayılmada – mənbəyə nəzarət həyata keçirilir.
Profilaktikası
Kəskin mediastinitin profilaktikası üçün səbəbləri vaxtında və erkən aradan qaldırmaq lazımdır:
- qida borusu müayinələrini ehtiyatla aparmaq və zədələnmə ehtimalı varsa erkən diaqnozunu dəqiqləşdirmək
- döş qəfəsi əməliyyatlarında aseptika və hemostaz tədbirlərinə riayət etmək
- travmalarda xəstələri diqqətlə izləmək, şübhə olarsa erkən KT və digər müayinələr etmək
- boyun, qarın və döş qəfəsi orqanlarının irinli xəstəliklərini erkən və effektiv müalicə etmək
Proqnozu
- Hazırki radikal cərrahi və dəstək müalicələrinə baxmayaraq kəskin mediastinitdə letallıq yüksəkdir və 30-60% təşkil edir.
- Səbəb aradan qaldırılmadıqda və ya nəzarət altına alınmadıqda letallıq ehtimalı daha da artır.
Özət
Kəskin mediastinit divararalığı toxumasının irinli iltihabı xəstəliyi olub, əksər hallarda döş qəfəsi orqanlarındakı zədələnmələrin, boyun və qarın boşluğundakı iltihabın yayılması nəticəsində ikincili olaraq meydana çıxır. Adətən qida borusu müayinəsindən, döş qəfəsi əməliyyyatlarından, travmalarından, boyun və ya retroperitoneal fleqmonlardan, döş qəfəsi divarı, ağciyər və ya plevranın irinli xəstəliklərindən sonra vəziyyətin sürətlə pisləşməsi baş verir, sepsis, döş qəfəsində ağrı, məcburi vəziyyət, üşütmə-hərarət əlamətləri meydana gəlir, müalicə olunmazsa adətən letallığa səbəb olur. Diaqnozunu dəqiqləşdimək üçün ən vacib müayinə KT-dir və divararalığında ödem, maye, hava, kontrast ekstravazasiyası xarakterik əlamətləridir. Müalicəsi “təcili 4 prinsip“ üzərində qurulur (antibiotikoterapiya, dəstək, drenaj və səbəb), əməliyyat təcili olaraq həyata keçirilir, mediastinum drenaj edilir və səbəbi aradan qaldırma və ya nəzarət altına alma tədbirləri görülür.
Kəskin mediastinit üzrə suallar
N.Y.Bayramov, F.A.Qəhrəmanova
|
Suallar
|
Cavablar
|
|
Kəskin mediastinit nədir?
|
Divararalığının irinli iltihabi xəstəliyi
|
|
Hansı formaları var?
|
Yayılmasına görə – diffuz və məhdud (abses)
Mexanizminə görə – kontaminasiya, birbaşa yayılma, uzaqdan yayılma
|
|
Səbəbi və ya risk faktorları nələrdir?
|
Qida borusunun perforasiyası, döş qəfəsi əməliyyyatları, travmalar, boyun və ya retroperitoneal fleqmonlar, döş qəfəsi divarı, ağciyər və ya plevranın irinli xəstəlikləri
|
|
Patogenezi nədən ibarətdir?
|
“zədələnmə – irinli infeksiya – zədələnmə” qüsurlu dövranı
|
|
Gediş xüsusiyyəti necədir?
|
Ağır gedişli
|
|
Ağırlaşmaları nələrdir?
|
Sepsis, plevrit, pnevmotoraks
|
|
Klinik əlamətləri hansılardır?
|
Döş qəfəsində ağrı, üşütmə-hərarət, sepsis əlamətləri, boyunda emfizema, döş qəfəsinin palpasiyasında və dərin tənəffüsdə ağrının artması, məcburi vəziyyət
|
|
Hansı xəstələrdə şübhələnmək lazımdır?
|
Anamnezində qida borusu müayinəsi, şiddətli qusma, döş qəfəsi əməliyyatları, boyun və qarında irinli iltihabı olan xəstələrdə vəziyyətin sürətlə pisləşməsi baş verərsə
Sepsisli xəstələrdə rentgenoloji müayinədə mediastinumda hava görünməsi
|
|
Dəqiqləşdimək üçün hansı müayinələr lazımdır?
|
KT
|
|
Laborator əlamətləri nələrdir?
|
SİRS və sepsis əlamətləri
|
|
Görüntüləmə əlamətləri nələrdir?
|
KT-də divararalığında ödem, maye, hava, kontrast ekstravazasiyası
|
|
Diaqnostik kriteriyalarını sadala?
|
Anamnezdə qida borusu müayinəsi, güclü qusma, əməliyyatlar, travma, boyunda, qarında və ya döş qəfəsi divarında irinli iltihab olan xəstənin sürətlə pisləşməsi (ağrı, təngnəfəslik və sepsis əlamətləri
KT-də divararalığında ödem, maye, hava, bəzən də kontrast ekstravazasiyası
|
|
Müalicə üsulları hansılardır?
|
“Təcili 4 prinsip“
- sepsisə görə dəstək müalicəsi
- antibiotikoterapiya
- irinliyin drenajı və sanasiyası
- səbəbin aradan qaldırılması
|
|
Əməliyyata göstərişlər nələrdir?
|
Kəskin irinli mediastinit
|
|
Əməliyyat üsulları hansılardır?
|
Qida borusu perforasiyasını, traxeya və bronx zədəsini tikmə, rezeksiya, stent, drenaj
|
|
Proqnozu nədir?
|
Yüksək letallıq
|
|
Xəstəliyin ən xaraketrik özəlliyini bir cümlə ilə necə ifadə edərsiniz?
|
Sürətlə pisləşən və boynunu arxaya çevirə bilməyən sepstik xəstədə kəskin mediastiniti unutma.
|