Bayramov N.Y., Rüstəm Ə.M., Zeynalov B.M., Musayev X.N.
NAZİK BAĞIRSAĞIN ANOMALİYALARI VƏ İNKİŞAF QÜSURLARI
Nazik bağırsağın inkişaf anomaliyaları və qüsurları embriogenezin müxtəlif pozğunluqlarının nəticəsidir. Hər 6000 canlı yenidoğulmuşun 1-də rast gəlir.
Təsnifatı
- Bağırsaq borusunun inkişaf qüsurları;
- Bağırsaq divarının inkişaf qüsurları;
- Bağırsağın fırlanmasının və fiksasiyasının pozğunluqları (malrotasiya, nonrotasiya);
- Yumurta sarısı (vitello-intestinal və ya omfalo-mezenterik) axarınn involyusion qüsurları.
Bağırsaq borusunun inkişaf qüsurları arasında stenozlar və atreziyalar üstünlük təşkil edir, tək və ya çoxsaylı olurlar. Bu qüsurlar hər 5000 canlı yenidoğulmuşun 1-də rast gəlir və onların 95-96%-i OBB və acı bağırsaq səviyyəsində yerləşir (şək. ).
Şək 1. Onikibarmaq bağırsağın atreziyası variantları (sxematik təsvirlər)
Nazik bağırsağın atreziyası və stenozu
OBB-ın yuxarı horizontal və enən hissələrində atreziya, distal hissəələrində isə stenoz çox müşahidə edilir. Böyük duodenal məməcik səviyyəsində atreziya xoledoxun genişlənməsi ilə birgə rast gəldiyindən T-şəkilli atreziya adlandırılır.
Atreziyanın tipləri:
- I tip (23%) – bağırsağın mənfəzində membran olur, bağırsağın uzunluğu normaldır, müsariqə defektsizdir, bağırsağın fasiləliyi pozulmur. Membranın defekti (dəliyi, dəlikləri, yarığı) olduqda bağırsaq keçiriciliyi az pozulur və ya pozulmur, tam membran olduqda isə pozulur.
- II tip (10%) genişlənmiş proksimal seqment kor qurtarır və müsariqənin kənarından keçən qaytanla bağırsağın növbəti, yaprıxmış seqmentinə birləşir. Bəzən belə seqmentlər bir neçə olur və onları bir-biri ilə qaytanlar birləşdirir. Qaytanların mənfəzi olmur. Müsariqə defektsizdir, bağırsağın uzunluğu normal hədlərdə olur.
- IIIa tipi (16%) II tip kimidir, lakin müsariqənin V-şəkilli defekti olur və bağırsaq kiçilir.
- IIIb tipi və ya “qabıqsız alma dilimi” – “apple peel” (19%) acı bağırsağın proksimal hissəsinin atreziyası (çox vaxt malrotasiya ilə), böyük hissədə yuxarı müsariqə arteriyası və ya onun şaxələri olmur, müsariqənin böyük deffekti müəyyən edilir.
- IV tip (20%) atreziyada bağırsaq ilgəkləri sosisşəkilli görkəm alır, və ya I-III tip atreziyaların kombinasiyası müəyyən edilir. Bağırsaq xeyli qısalır (şək 2. ).
 |
 |
Şək 2 . Nazik bağırsağın atreziyası variantları (sxematik təsvirlər)
Klinika
OBB-ın atreziyası və stenozu yuxarı bağırsaq keçməzliyi əlamətləri ilə təzahür edir. Rh-ji olaraq OBB-ın kəskin genişlənməsi və üfiqi maye səviyyələri müəyyən edilir. USM və KT zamanı kəskin genişlənmiş mədənin və OBB-ın konturları görünür.
Differensial diaqnostika
Üzükvari MAV, malrotasiya anomaliyaları, yuxarı mezenterial arteriya ilə sıxılma və b.
Müalicəsi
Müalicəsi cərrahidir. OBB-ın atreziyası və stenozu zamanı duodeno- və ya qastroyeyunostomiya, digər şöbələrin atreziyası və stenozu olduqda isə müvafiq qaydada yeyuno- və ya ileostomiya qoyulması məqsədəuyğundur. II mərhələdə bərpaedici-rekonstruktiv və ya yan-yol əməliyyatlarının icrası tövsiyə olunur: OBB-ın rekonstruksiyası, mədənin Bilroth-II üsulu ilə rezeksiyası və Roux üsulu ilə aparıcı ilgəkdə xoledoxoyeyunostomiya, az hallarda pankreatoduodenal rezeksiya; NB seqmentinin reversiyası (antiperistaltik çevrilməsi), NB-ın uzadılması əməliyyatları, selikli qişanın səthinin artırılması əməliyyatları, NB seqmentləri arasına yoğun bağırsaq seqmentinin autotransplantasiyası, NB-ın transplantasiyası. NB-ın uzadılması əməliyyatları istisna olmaqla digər cərrahi əməliyyatlar eksperimental tədqiqatlar səviyyəsindədirlər.
Onikibarmaq bağırsağın ikiləşməsi (dupplikasiyası)
Mədə-bağırsaq sisteminin hissələrinin ikiləşməsinin 4-12%-ni təşkil edir.
Klinika
OBB-ın ikiləşməsinin erkən simptomu hissəvi duodenal keçməzliklə bağlı qusmadır (yenidoğulmuşlarda requrgitasiya). MAV və (və ya) xoledoxun ikiləşmiş bağırsaqla sıxılması zamanı pankreatit və (və ya) sarılıq əlamətləri meydana çıxır. 10-15% hallarda ikiləşmiş bağırsağın selikli qişasının mədənin selikli qişası təşkil etdiyindən xoralaşmaya və qanaxmaya meyllilik olur.
Diaqnostika
Uzunmüddətli anamnez, arıqlama, qarında kütlənin əllənməsi, tutmaşəkilli qarın ağrıları, duodenal keçməzliyə bağlı qusma (requrqitasiya) və ektopik mədə mukozasının xoralaşmasına görə qanaxma (qanlı qusma, melena) hadisələri, diaqnostik şübhə əlamətləridir. Əksər xəstələrdə Rh-ji müayinə hesabına diaqnoz qoyulmur. Şübhəli hadisələrdə kontrastlı KT, MRT və laparoskopiya müayinələrinin rolu böyükdür. Şüa müayinələri zamanı OBB-ın mənfəzinin dolma defektinə görə daralması müəyyən edilir (şək 3. ).
Differensial diaqnostika
Nonrotasiya, malrotasiya anomaliyaları, OBB-ın fiksasiya qüsurları, mədənin teratomu, pilorostenoz, həcmli retroperitoneal törəmələr, MBT-nın yuxarı şöbələrinin dupplikasiyası.
Müalicəsi
Müalicəsi cərrahidir. Roux üsulu ilə aparıcı acı bağırsaq ilgəyində sistoyeyunostomiya, ilgəklərarası Brown anastomozuun qoyulması və ektopik selikli qişanın xaric edilməsi (mukozektomiya) və ya etibarlı mukoklaziyası, sistoduodenostomiya, duodeo-duodenostomiya, dupplikaturanın hissəvi və ya total xaric edilməsi, mədənin Bilroth-II üsulu ilə rezeksiyası, sistin marsupializasiyası, hətta pankreatoduodenal rezeksiya, lateral duodenostomiya, mukozektomiya və sistin OBB-ın mənfəzinə drenaj edilməsi əməliyyatları icra olunur.
Proqnoz əksər xəstələrdə, xüsusilə təcrid olunmuş anomaliyalarda əlverişlidir.
Şək. 3 Onikibarmaq bağırsağın ikiləşməsi (mənfəzin dolma defekti hesabına daralması)
Onikibarmaq bağırsağın ageneziyası - olduqca nadir, müştərək anadangəlmə qüsurdur.
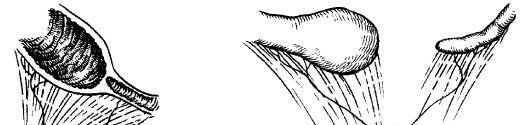
Üzükvari mədəaltı vəzi - mədəaltı vəzin başının parenximası OBB-ın enən hissəsini üzük şəkilində boğaraq sonuncunun keçməzliyini törədir (şək4. ). Adətən MAV-in çatmazlığı olmur. Klinik şəkil duodenumun boğulma dərəcəsindən asılıdır, xronik və ya kəskin duodenal keçməzlik əlamətləri ilə təzahür edir.
Diaqnostikada kontrastlı RH-qrafiya, USM, kontrastlı KT, FDS mühüm rol oynayır.
Müalicəsi cərrahidir, boğulmuş hissənin operativ azad edilməsindən ibarətdir.
Şək. 4. Üzükvari mədəaltı vəzi
Nazik bağırsağın digər şöbələrinin ikiləşməsi (dupplikasiyası)
Mədə-bağırsaq sisteminin hissələrinin ikiləşməsinin 57%-ni təşkil edir. Əsas etibarı ilə ikiləşmənin qalça bağısaq lokalizasiyası müəyyən olunur (şək 5. ). Təcrid olunmuş ikiləşmə az təsadüf edir. Əksər hallarda digər bağırsaq anomaliyaları, üzvlərin və sistemlərin yanaşı anomaliyaları və inkişaf qüsurları ilə birgə rast gəlir.
Klinika ikiləşmənin lokalizasiyası, növü və formasından, həmçinin selikli qişa ektopiyasından asılıdır. Simptomatika bağırsağın sıxılma səviyyəsi, dərəcəsi və onun qan təchzatının pozulması səviyyəsindən asılıdır. Əsas əlamətlər qarın ağrıları, ürəkbulanma, qusma, nəcis ifrazının pozulması, melena (ektopik selikli qişa və ya bağırsağın vaskulyarizasiyasının pozulması hesabına) və qarında həcmli kütlənin əllənməsidir. İltihab əlamətləri qoşulduqda klinika kəskinləşir və kəskin appendisitə bənzəyir.
Təcrid olunmuş ikiləşmə zamanı xroniki (bəzən kəskin) bağırsaq keçməzliyi əlamətləri, müştərək anomaliyalar zamanı dominant anomaliyanın klinikası qabarıq olur. Qanaxma yarımkəskin, xroniki, az hallarda isə kəskin olur.
Qalça bağırsağın ikiləşməsi burulmanın (stranqulyasiyanın) və ya invaginasiyanın səbəbi ola bilir.
Klinik praktikada ikiləşmiş bağırsağın kəskin genişlənməsinin (kəskin bağırsaq keçməzliyi) və ya qan təchizinin kəskin pozulmasının perforasiya ilə ağırlaması hadisələri də rast gəlinir.
Şək. 5. Nazik bağırsağın ikiləşməsi
Diaqnostika. Anamnestik məlumatlar (düz bağırsaqdan periodik qanaxmalar, residiv qarın ağrıları, nəcis ifrazının qəbizliyə meylliliyi), palpator kütlə əllənməsi, kontrastlı RH-ji və KT müayinələri (genişlənmiş proksimal (gətirici) bağırsaq ilgəyi, kontrastın haçalanması, kəskin hallarda üfuqi maye-qaz səviyyələri), laparoskopiya diaqnozun qoyulmasında çox mühümdür.
Differensial diaqnostika. Qarın boşluğunun istənilən həcmli törəməsi, xüsusilə limfangiom, mezenterial sist(om); azan, hərəkətli böyrək. Mezenterial sist(om) və limfangiomun əzələ toxuması olmur, divaları incədir, çoxhücrəli (kameralı) olurlar, müstəqil damarları hesabına qan təchizi bağırsaqdan ayrı olur.
Müalicəsi cərrahidir. Təcrid olunmuş və bir-biri ilə əlaqəli ikiləşmə zamanı ekonom rezeksiya və uc-uca entero-enteroanastomoz qoyulması göstərişdir. Ensiz əsaslı enterosistoma olduqda bağırsağın həmin seqmentinin pazşəkilli rezeksiyası, enli əsas olduqda isə birincili qənaətcil (ekonom) rezeksiya tövsiyə edilir. Müştərək anomaliyalar zamanı çoxmərhələli cərrahi əməliyyatlara üstünlük verilir. İlk mərhələdə dominant klinikaya malik anomaliya aradan qaldırılır.
Proqnoz əksər xəstələrdə, xüsusilə təcrid olunmuş anomaliyalarda əlverişlidir.
Nazik bağırsaq divarının inkişaf qüsurları
Bağırsaq divarının bir və ya bir neçə seqmentində sinir aparatının (parasimpatik sinir kələflərinin) olmaması və ya hipoplaziyası zamanı həmin seqment(lər)in hərəki funksiyası pozulur, bağırsaq möhtəviyyatının evakuasiyası ləngiyir (neyrogen ileus).
Bağırsaq divarının inkişaf qüsurları içərisində müxtəlif ölçülü divertikullar və divertikulyoz daha çox rast gəlir.
Nazik bağırsağın divertikulları
Nazik bağırsağın divertikulları – bağırsaq divarından çıxan və onun mənfəzi ilə əlaqəli kor kisədir. Çoxsaylı, bir-birinə yaxın divertikullar divertikulyoz adlanır. Kişilər arasında daha çox yayılmışdır. Yayılması – autopsiya məlumatlarına görə 1%, enteroqrafiya məlumatlarına görə 2%. Xəstələrin 75%-də divertikulyoz müəyyən edilir.
Lokalizasiyası – divertikullar ən çox acı, ən az OBB-da yerləşirlər.
Ölçüləri – 1-2 sm-dən 4-5 sm-ə qədər. Klinik cərrahlıqda böyük və nəhəng ölçülü divertikullar da rast gəlir.
Təsnifatı: Həqiqi (anadangəlmə) divertikullar – müsariqə divarının əks tərəfində yerləşirlər, bağırsağın bütün qatlarından təşkil olunmuşdur, selikli qişasında NB epiteli üstün olsa da mədə və mədəaltı vəzi epiteli hüceyrələrinin ektopiyası müəyyən edilir. Yalançı (qazanılmış) divertikulların əzələ qatı olmur, əksər hallarda NB-ın müsariqə divarında yerləşirlər. Bağırsaq divarının bitişmələr və fibroz atmalarla dartılması hesabına formalaşırlar (traksion divertikullar).
Klinika. Ağırlaşmasız divertikullar asimptomatikdir, təsadüfi müayinələr və ya intraoperasion olaraq aşkar edilirlər.
Ağırlaşmaları
Divertikulit – 6-10% xəstələrdə rast gəlir, divertikulun mənfəzinə patogen floranın kontaminasiyası, divertikuldan möhtəviyyatın evakuasiyası pozulması hesabına inkişaf edir. Klinik baxımdan kəskin appendisitə oxşardır, qarında – daha çox sağ qalça və (və ya) göbəkətrafı hipoqastral nahiyələrdə ağrılarla başlayır. Qusma, bədən hərarətinin subfebril hədlərə qədər yüksəlməsi, ümumi zəiflik, laborator olaraq leykositoz, sola meyllilik, EÇS-nin artması xarakterikdir.
Qanaxma – mədə və ya mədəaltı vəzin selikli qişasının epitel hüceyrələrinin ektopiyası səbəbindən endokrin G-hüceyrələrindən qastrin sintezi HCl produksiyasını stimullaşdırır, selikli qişada eroziyaların, xoraların əmələ gəlməsi ilə nəticələnir. Xora mənşəli qanaxmalar massiv, təkrar, az hallarda profuz olur. Klinik olaraq kəskin anemiya və melena ilə təzahür edir. Diaqnostikada kapsul enteroskopiyası, radionuklid müayinə və selektiv angioqrafiya mühüm rol oynayır.
Perforasiya – adətən divertikulit fonunda baş verir. Nəcis daşları və ya yad cisimlər tərəfindən divertikulun divarında əmələ gəlmiş yataq yaralarının dərinləşməsi perforasiyaya səbəb ola bilir. Az hallarda rast gəlir. Kəskin ağrılarla başlayır, daha sonra kəskin peritonit, fuksional bağırsaq keçməzliyi və intoksikasiya əlamətləri meydana çıxır. Obyektiv olaraq əzələ gərginliyi, peritonun qıcıqlanma simptomları müəyyən edilir. Rh-ji olaraq diafraqma kümbəzi altında sərbəst qaz zolağı görünməsi patoqnomik simptomdur.
Kəskin bağırsaq keçməzliyi – xronik divertikulit mənşəli bitişmələr, fibroz atmalar və ya divertikul ətrafında bağırsaq ilgəyinin düyünlənməsi, divertikulun bağırsaq ilgəyini boğması, nadir hallarda isə divertikulun yırtıq (qasıq, bud, göbək, postoperasion və b.) qapısında boğulması hesabına meydana çıxır. Klinik olaraq bağırsaq keçməzliyi əlamətləri (qarın ağrıları, köp, nəcis və qazların xaric olmaması) dominantlıq edir. Rh-ji olaraq əksər xəstələrdə Cloiber fincanları, nazik bağırsağın pnevmatizasiyası müəyyən olunur.
Divertikulun xoş- (leyomiom, fibrom, nevrom, lipom) və bədxassəli (leyomiosarkom, karsinoid, adenokarsinaom) şişləri az hallarda rast gəlir, adətən bağırsaq keçməzliyi, bəzən qanaxma əlamətləri ilə büruzə verirlər.
Müalicə cərrahidir. Tək divertikullar zamanı və intraoperasion tapıntı hadisələrində divertikulektomiya, geniş əsaslı divertukul olarsa divertikulgəzdirici hissənin rezeksiyası; divertikulyoz zamanı zədələnmiş hissənin geniş rezeksiyası, klinik situasiyadan asılı olaraq birincili anastomoz və ya enterostomiya qoyulması əməliyyatları göstərişdir. Ayaqcıqlı divertikullarda appendektomiya tipində, geniş əsaslı divertikullarda isə pazşəkilli və ya ekonom rezeksiya əməliyyatları məsləhət görülür.
Konservativ müalicəyə tabe olmayan və profuz qanaxmalar zamanı təcili əməliyyat (divertikulektomiya və ya divertikulgəzdirici hissənin rezeksiyası) yerinə yetirilməsi tövsiyə edilir.
Nazik bağırsağın fırlanma anomaliyaları
Fırlanma anomaliyalarına (pozğunluqlarına) fırlanmanın olmaması (nonrotasiya) və tamamlanmaması (malrotasiya) aiddir.
Malrotasiya anomaliyalarının klinik şəkili adətən yenidoğulmuşlarda və körpə uşaqlarda, az hallarda böyüklərdə üzə çıxır, xronik və ya kəskin bağırsaq keçməzliyi əlamətləri ilə təzahür edir. Diaqnostikada radioloji müayinələr (Rh-qrafiya, enteroqrafiya, kontrastlı KT) mühüm əhəmiyyət kəsb edir.
Bəzən malrotasiya anomaliyaları asimptomatik gedişli olur. Kontrastlı Rh-ji müayinələr zamanı müəyyən olunur.
Müalicə cərrahidir. Maneənin, təsbit nöqtəsinin ləğvi, yan-yol (şuntlama) əməliyyatları yerinə yetirilməklə bağırsaq keçiriciliyi bərpa edilməlidir. Bağırsağın burulmuş, boğulmuş hissəsinin nekrozu (qanqrenası) radikal əməliyyatlara (həmin hissənin sağlam toxuma hüdudlarında rezeksiyası) mütləq gösərişdir. Əməliyyat bağırsağın dekompressiyası (enterostomiya, nazointestinal intubasiya) ilə tamamlanmalı, adekvat sanasiya və drenləşmə aparılmalıdır.
Hospitalizasiya gecikmədikdə proqnoz əlverişlidir. Yayılmış peritonit və ağır endotoksik şok hadisələrində letallıq 10%-ə çatır.
Nazik bağırsağın fiksasiyasının pozğunluqları
OBB-ın, sağ və ya sol yoğun bağırsağın fiksasiyasının pozulması daxili ciblərin formalaşması ilə nəticələnir. Cərrahi nöqteyi-nəzərdən paraduodenal və mezokolik (sağ və sol) ciblər böyük əhəmiyyət kəsb edir. Çünki bu ciblərdə bağırsaq ilgəklərinin boğulması hadisələri daha çox təsadüf edir. Daxili ciblərdə adətən acı bağırsağın 1-2 ilgəyi yerləşir. Bəzən cib olduqca böyük olur, boşluğunda nazik bağırsağın çözlü hissəsi və köndələn çəmbər bağırsaq yerləşir. Daxili ciblər daxili yırtıqların əmələ gəlməsinə səbəb olan potensial kisələrdir. Adətən ciblərdə NB ilgəkləri yerləşir, az hallarda hətta boğulurlar. Boğulma hadisələri bütün yaşlarda, daha çox böyüklərdə və yaşlılarda müşahidə olunur.
Daxili yırtıqların klinikası əksər xəstələrdə asimptomatik və ya azsimptomlu olur.
Bəzən keçici spastik qarın ağrıları, fasilələlərlə bağırsaq keçməzliyi əlamətləri (qusma, bəzən qəbizlik) müşahidə edilir. Tutmalar zamanı Rh-ji (kontrastlı) olaraq bəzi xəstələrdə nazik bağırsağın şöbələrinin, yoğun bağırsağın dislokasiyası, USM və KT müayinələrində isə daxili üzvlərin distopiyası müəyyən olunur.
Yumurta sarısı axarının involysion qüsurları
Embriogenezin erkən mərhələlərində yumurta sarısı axarı eyniadlı kisəni bağırsaq borusu ilə birləşdirir. Dölün inkişafının III ayının sonunda axar obliterasiya olunur, nəticədə bağırsaqla göbək arasındakı əlaqə tam kəsilir. Axarın geriyə inkişafı (involyusiyası) pozğunluqları olduqda onun obliterasiyası baş vermir və ya yarımçıq olur. Nəticədə müxtəlif qüsurlar rast gəlir: 1. Göbəyin tam fistulu; 2. Göbəyin natamam fistulu; 3. Axarın sisti (enterosistoma); 4. Meckel divertikulu
Nazik bağırsağın yad cisimləri
NB-a yad cisimlər qəbul edilmiş qida ilə daxil olurlar. Klinik təcrübədə balıq, quş və qoyun əti sümükləri, onların fraqmentləri kimi yad cisimlər çoxluq təşkil edir. Uşaqlar arasında düymə, qəpik, uşaq oyuncaqlarının kiçik detalları və fraqmentlərinin udulması hadisələrixeyli çox rast gəlir. Qadınlarda iynə, sancaq, düymə udulması və onların MBT-na keçməsi hadisələrinin tezliyi yüksəkdir. Suisid, işgəncələr və fiziki zorakılıqlardan yayınma məqsədi ilə metal əşyalar – çay qaşığı, yemək qaşığı, çəngəl, bıçaq tiyəsi və özü, mıx(lar) və ya mıx topası və b. cisimlərin udulmaqla bağırsağa düşməsi halları çox müşahidə edilir. Bitki mənşəli həzm olunmayan hissələr (bitkilərin gövdələrinin və ya budaqlarının fraqmentləri), qatranşəkilli maddələr həzm yolunun bu və ya digər hissələrində toplanaraq fitobezoarların (şək 6. ), udulmuş tüklər isə trixobezoarların əmələ gəlməsinə səbəb olurlar. Az hallarda öd kisəsi daşlarının fistul vasitəsi ilə bağırsaq mənfəzinə keçməsi və keçməzlik yaratması hadisələrinə rast gəlinir. Səhiyyə praktikasında xüsusilə kənd əhalisi arasında kiçik heyvanların (ilan, qurbağa, həşəratlar) udulması hadisələri də müşahidə edilir.
Şək. 6. Nazik bağırsağın fitobezoarı
Klinik şəkil yad cisimin ölçüləri, kənarlarının xarakteri (hamar, kəsici, deşici, kələ-kötür, çıxıntılı) sayı, lokalizasiyası, udulmadan keçən müddət, ən əsası ağırlaşma(lar) törətmə(mə)sindən asılıdır. Udulmanın ilk dəqiqələrində və saatlarında udlaqda yad cisim hissi, ağrılar, boğulma hissi, təşviş və qorxu meydana çıxır. Yad cisimlər bir çox hallarda klinik simptomlarla təzahür etmədən növbəti gün və ya bir neçə gündən sonra düz bağırsaqdan xaric olurlar. Bəzi xəstələrdə MBT-nın hər hansı nahiyəsinin zədələnməsinə görə qanaxma (melena) baş verir. Kəsici, deşici kənarlı cisimlərin qida borusu, mədə, nazik bağırsaq və ya yoğun bağırsağı deşməsi və ya MBT-nın hər hansı nahiyəsinin mənfəzini tutması hadisələri də rast gəlir. Birinci halda kəskin iltihab prosesi (mediastenit, peritonit), ikinci halda isə mədə-bağırsaq keçiriciliyinin pozulması əlamətləri müşahidə olunur.
Diaqnoz anamnestik məlumatlar və klinik mənzərəyə əsaslanmaqla qoyulur. Rh-ji müayinələr kontrast cisimləri (sümük, metal əşyalar) və ağırlaşma əlamətlərini (subdiafraqmal sərbəst qaz, üfiqi maye-qaz səviyyələri) aşkar etməyə imkan verir.
Müalicə. Əsas etibarı ilə konservativdir. Sakitlik, sürüşkən (yağlar) və bürüyücü (kartof və meyvə püreləri, kisel, qatıq, xama və s.) qidalar qəbul edilməsi, klinik-Rh-ji təqib hamar səthli, kiçik əşyaların hərəkət dinamikasını öyrənməyə imkan verir. Kəskin peritonit əlamətlərinin meydana çıxması təcili cərrahi əməliyyata (operativ laparoskopiyaya) mütləq göstərişdir. NB-ın palpasiyası, şübhəli nahiyədə enterotomiya, yad cisimin axtarışı və xaric edilməsi (axtarış nəticəsiz olduqda enteroskopiya), enterotomik defektin tikilməsi, periton boşluğunun sanasiyası və adekvat drenajı əməliyyatı məsləhət görülür. Gecikmiş peritonit zamanı əlavə olaraq NB-ın rasional dekompressiyası (nazointestinal intubasiya, ileostomiya) tövsiyə edilir.
Proqnoz əlverişlidir. Gecikmiş peritonitlərin müalicəsi çətindir, ağırlaşmaların (peritonitin davam etməsi, qarındaxili abseslər, tikiş tutarsızlığı, ağciyər-bronx ağırlaşmaları, baş beyin ödemi və b.) və relaparotomiyaların rastgəlmə tezliyi yüksəkdir. Ölüm faizi 0,1-5% hədlərindədir.
ŞÜA ENTERİTİ
Tərifi. Nazik bağırsağın ayrılıqda, həzm sisteminin digər hissələri və ya digər orqanlarla (toxumalarla) ionlaşdırıcı şüalanma hesabına seqmentar və ya total zədələnməsidir.
Bağırsağın şüa (radiasion) zədələnmələri orqanizmin ionlaşdırıcı şüalanması ilə bağlı meydana çıxır. Kiçik çanaq (düz bağırsaq, uşaqlıq, uşaqlıq boyunu, prostat, sidik kisəsi, yumurtalıqlar, limfa düyünləri və b. üzvlərin) və ya qarın boşluğunun (qaraciyər, böyrəklər, mədə, mədəaltı vəzi və b. üzvlərin) şiş xəstəliklərinə görə şüa müalicəsi olunmuş xəstələr arasında bağırsağın şüa xəstəliyinin tezliyi 2-20% hədlərindədir. Hazırda bütün onkoloji xəstələrin 60%-i radioterapiya olunur.
Etiologiya və patogenez. Bağırsağın şüa zədələnmələri bilavasitə şiş xəstəliklərinə görə şüa müalicəsi almış xəstələrdə müşahidə olunur. Radiasion çirkli ərazilərdə (atom elektrik stansiyaları, radiolokasiya sistemləri, radioizotop laboratoriyaları, izotop qəbiristanlıqları və digər radiasiya müəssisələrinin yerləşdiyi geniş arealda) yaşayan insanlar arasında şüa zədələnmələri və onların fəsadları xeyli yüksək sıxlıqla rast gəlir.
NB-ın selikli qişasının zədələnmələri üçün şüalanmanın astana dozası 35, yoğun bağırsaq üçün isə 45 Gr-dir.
Yaşlı, üzülmüş və immundefisitli xəstələr, müştərək ximioterapia kursu aparılan xəstəlr şüalanmaya çox həssasdırlar. Nazik bağırsağın iltihab xəstəlikləri, qarın boşluğunun postoperasion və ya iltihab mənşəli bitişmə xəstəliyi şüalanma riskini, fiziki aşınmış radioloji texnika isə şüalanma təhlükəsini arırır.
Təsnifat. Hazırda əksər radioloji mərkəzlərdə xərçəngin tədqiqi və müalicəsi üzrə Avropa təşkilatının (RTOG/EORC, 1995) radioaktiv onkoloji qrupun təsnifatı istifadə edilir. Erkən radiasion zədələnmələr şüa müalicəsi zamanı və ya müalicənin 3-cü ayında (100 gün) baş verir. Gecikmiş zədələnmələr bu müddətdən sonra meydana çıxır. Zədələnmələrin ağırlıq dərəcəsinin təyinində Rusiya Federasiyasının SN-nin Mərkəzi Elmi –Tədqiqiat Rentgenologiya və Radiologiya İnstitutunun (ЦНИРРИ) 4-səviyyəli təsnifatı praktikliyi ilə seçilir: kataral, eroziv-deskvamativ, xoralı və fistul formaları
Klinika. Sorulmanın pozulması xarakterik sindromdur. İlk əlamətlər şüa müalicəsindən sonra 6 aydan 30 ilə qədərki böyük intervalda meydana çıxır. Xəstələrin 80%-də bu müddət 2 ildir. Klinik mənzərəni diareya, steatoreya, qarın ağrıları, B12 vitamini çatmazlığı anemiyası, qıcolmalar və osteomalyasiya, periferik neyropatiya, “toyuq korluğu”, arıqlama kimi əlamətlər formalaşdırır. Xəstəliyin təhlükəli ağırlaşmalarına kəskin bağırsaq keçməzliyi (strikturlar), massiv qanaxmalar (eroziv-xoralaşmış sahələrdən), daxili və xarici fistullar,maye, qida itkisi hesabına arıqlama aiddir.
Diaqnoz. Rradiasion şüalanmaa və radioterapiya faktı önəmlidir. İnstrumental olaraq (Rh-qrafiya, KT/MRT (metastazların, maye toplantılarının (sızıntılarının), abseslərin inkarı), intestinoskopiya) selikli qişanın atrofiyası, NB-ın divarının çapıq dəyişiklikləri, strikturlarının müəyyən edilməsi diaqnozu dəqiqləşdirir.
Differensial diaqnostika. Seliak xəstəliyi, təsnif olunmayan və kollagen spru xəstəliyi, Crohn xəstəliyi, şiş xəstəlikləri, birincili laktaza çatmazlığı və b. NB-ın selikli qişasının biopsiyası çox vacibdir. Bu xəstəliklər üçün selikli qişanın hiperregenerator, radiasion zədələnmələr üçün isə əksinə, hiporegenerator atrofiya xarakterikdir.
Müalicə. Crohn xəstəliyi və spesifik olmayan xoralı kolitin müalicəsinə oxşardır. 5-aminsalisil turşusunun sintetik preparatları (mesalazin, salofalk), təbii prebiotik preparatlar (mukofalk, zakofalk) və sulfanilamidlər (sulfasalazin, sulfapiridin), ikincili bakterial çirklənmənin eradikasiyası üçün antibiotikoterapia, diareyanın azaldılması üçün xolestiramin, simptomatik və dəstək (nutrision) müalicəsi tövsiyə olunur. Orta ağır və ağır dərəcəli zədələnmələrdə müalicənin steroid preparatları (prednizolon, deksametazon) ilə başlanması məqsədəuyğun hesab edilir.
Xəstəliyin medikamentoz müalicəyə tabe olmayan formaları (qısa bağırsaq sindromu, fistullar) və cərrahi ağırlaşmaları (massiv və tez-tez təkrarlanan qanaxmalar, kəskin bağırsaq keçməzliyi) cərrahi müalicəyə göstərişlərdir. Radiasion enteritə görə cərrahi əməliyyatlar xəstələrin ⅓-də yerinə yetirilir. Qanaxan seqmentin rezeksiyası, NB-ı uzatma əməliyyatları (qısa bağırsaq sindromu), strikturoplastika, keçiriciliyi pozan bitişmələrin ayrılması (kəsilməsi) və b. əməliyyatlarının icrası məsləhət görülür.
Bağırsağın radiasion zədələnmələrinin etibarlı profilaktikası bu günə qədər işlənilməmişdir. Radiasiyaya qarşı yeni nəsil protektiv effektə malik preparatların tətbiqi hələlik eksperiment səviyyəsindədir və onların radioprotektiv effektlərinə ümidlər böyükdür.
Proqnoz. Selikli qişanın atrofik və eroziv xoralı dəyişiklikləri proqnostik baxımdan əlverişsizdir, xəstələrin əmək qabiliyyətinin dayanıqlı itirilməsinə səbəb olur.
Wipple xəstəliyi
NB-ın infeksion mənşəli nadir multisistem xəstəliyidir. NB-ın, digər orqanların limfa damarları və düyünlərinin bakterial mənşəli mukopolisaxarid kompleksləri ilə tutulması xarakterikdir. Xəstəlik avropoid irqinə məxsus insanlar, xüsusilə Qafqaz əsilli 40-60 yaşlı kişilər arasında daha çox yayılmışdır. Yayılma tezliyi 1:1 000 000-dur. Kənd təsərrüfatı işçiləri, torpaq və axar sularla təmasda olan insanlar xəstəliyə daha çox yoluxurlar.
Ən çox nazik bağırsaq zədələnir. Lakin infeksiya istənilən üzvə yayıla bilər.
Etiopatogenez. Xəstəliyin törədicisi 1991-ci ildə Wilson R. et al., 1992-ci ildə Realman D. et al. tərəfindən polimeraz zəncirvari reaksiyanın köməyi ilə aşkar edilmiş Qram-müsbət basillər -Tropheryma Wippelii-dir. Т. Whipplei infeksiyası daxili üzvlərdə, xüsusilə NB-da qalınlaşmalar, xoracıqlar, xoralar törədirlər. NB-ın ciddi üzvi dəyişikliklərinə görə sorma səthi azalır, diareya və orqanizmin ümumi aclığı başlayırr. Diareyanın tezliyi çox olur, nəcis durulaşır. Orqanizm tələb olunan qədər qida məhsulları – vitaminlər, minerallar və digər qidalandırıcı maddələr almadığından aclıq vəziyyəti meydana çıxır. Zaman keçdikcə infeksiya digər nahiyələrə, üzvlərə yayılır və onları zədələyir.
Klinika. Çox rəngarəngdir. Diareya və sorulma pozğunluqlarına görə çəki itkisi kardinal simptomdur. İshalsız gediş zamanı oynaq ağrıları (iltihablı və iltihabsız klinik gediş), yağlı və ya qanlı nəcis ifrazı, qarında spazmlar, köp, qızdırma, yorğunluq, dərinin tündləşməsi, iştahın azalması, limfa düyünlərinin böyüməsi, NB-ın selikli qişasında anomal sarı və ağ ləkələrin (endoskopik görünüş) əmələ gəlməsi kimi fərqli əlamətlər müşahidə olunur.
Diaqnostika. Klinik şəkilin rəngarəngliyinə və olduqca az rast gəlməsinə (həkimlərin bu xəstəlik haqqında təsəvvürlərinin, biliklərinin məhdudluğuna) və patoqnomik əlamətlərin olmamasına görə Wipple xəstəliyinin diaqnostikası çox çətindir. Ailə və tibbi anamnez, endoskopiya mühümdür. Qanın analizləri. EÇS-nin yüksəlməsi, leyko- və trombositoz, hemoqlobin səviyyəsinin enməsi; malabsorbsiya (qida maddələrinin azlığı, anemiya, hipohidratasiya (ishal hesabına), vitaminlərin, mineralların, zülalların defisiti, Fe, Ca, xolesterin azlığı); elektrolitlərin (Na+, K+, Mg2+, Cl-) anomal aşağı səviyyələri; steatoreya (gün ərində 50 q-dan artıq) və kreatoreya; funksional absorbsion testlərin (ksiloza sınağı, yod-kalium testi, qlükoza yüklənməsi testi və s.) müsbət olması
Şüa diaqnostikası. Rentgenoloji, kontrastlı KT və MRT müayinələrində peritonarxası, mediastinal limfa düyünlərinin böyüməsi, assit, plevrit, perikardial maye aşkar olunur.
Endoskopik diaqnostika. Ezofaqoskopiya qida borusunun, videokameralı kapsul endoskopiyası nazik, fibrokolonoskopiya isə yoğun bağırsağın selikli qişasının üzvi dəyişikliklərini müəyyən etməyə, şübhəli sahələrdən biopsiya materialı götürməyə imkan verir. Biopsiya materialının bakterioloji müayinəsində Т. Whippeli bakteriyaları ilə infeksiyalaşmış toxumaların aşkar edilməsi diaqnozun verifikasiyasında həlledici rol oynayır.
Differensial diaqnostika
- revmatik xəstəliklər;
- xroniki enteritlər, enteropatiyalar;
- infeksion endokarditlər;
- seliakiya - NB-ın zədələnməsi, sorulmanın pozğunluqları ilə xarakterizə olunan həzm xəstəliyi. Seliakiya xəstələri nişasta, zülal tərkibli qidaları və dənli bitkilər (buğda, arpa, çovdar) mənşəli ərzaq məhsullarına qarşı dözümsüz olurlar;
- nevroloji xəstəliklər;
- qarındaxili limfomlar, NB-ın limfosarkomu, xərçəng;
- NB-ın malabsorbsion xəstəlikləri (vərəm, aktinomikoz, iersinoz, Crohn xəstəliyi və b.);
- Birləşdirici toxumanın sistem xəstəlikləri;
- Mycobacterium kompleks-infeksiyası ilə yoluxmuş QİÇS xəstələri .
Müalicə. Antibakterial müalicə və metabolik dəyişikliklərin korreksiyası əsas müalicə prinsipləridir. İlk 2 həftə ərzində: NB infeksiyasını eradikasiya edən və hemato-ensefalik baryeri keçən antibiotiklər (III-IV nəsil antibiotiklər) - seftriakson (Rocephin), meropenem (Meronem, Meppem IV), həmçinin penisillin, streptomisin; sonra uzunmüddətli (1-2 il, biopsiya materiallarının tam etibarlı bakterioloji eradikasiyasi təmin edilənə qədər) antibiotik müalicəsi – trimetoprim/sulfametoksazol (septra, baktrim, biseptol) ilə doksasiklinin (vibramisinin) kombinasiyası
Yanlış diaqnostika (kəskin appendisit, kəskin peritonit, kəskin salpinqooforit, yumurtalıq sistinin burulması, partlaması və ya irinləməsi və b.) səbəbindən cərrahi əməliyyat olunmuş xəstələrin müalicəsi ilkin xəstələrin antibakterial müalicəsindən fərqlənmir.
Proqnoz. Müasir və aktiv konservaiv müalicə olmuş xəstələrdə əlverişlidir. İlk həftələrdə klinik effekt alınsa da morfoloji əlamətllərin reqressiyası xeyli ləng gedir və yetərsiz olur.
Nazik bağırsağın qaz sistləri (Pneumatosis cystiodes intestinalis)
- Bu xəstəlik nadir rast gəlir və NB-ın divarında qazla dolu sistlərin formalaşması ilə xarakterizə olunur.
- Sistlər tək və çoxsaylı olur, diametri bir neçə millimetrdən bir neçə santimetrə qədər dəyişir. Qaz sistləri həm yoğun, həm də nazik bağırsaqda rast gəlir.
- Sistlərin əksəriyyəti (85%) ikincilidir, az hallarda (15%) birincili (idiopatik) olur.
- Birincili sistlər adətən selikli qişa əsasda yerləşir və daha çox sol kolonda müəyyən edilir.
- İkincili sistlər adətən subseroz yerləşir, mezenteriuma qədər yayılır, bağırsağın bütün şöbələrində lokallaşır.
- Bağırsağın iltihab xəstəlikləri, infeksion enterokolitlər, steroid müalicə, birləşdirici toxuma xəstəlikləri, bağırsaq keçməzliyi, divertikullar, xronik ağciyər xəstəlikləri, leykemiya, limfom, immunsupressiya, QİÇS, transplantasiya əməliyyatı keçirilməsiqaz sistlərinin səbəblərinə aiddir.
- Bağırsaqda çoxlu miqdarda hidrogen qazının toplanması qaz sistinin əmələ gəlməsində əsas mexanizmlərdəndir. Bağırsağın daxilində metan və sulfit əmələ gətirən bakteriyaların azalması hidrogen metabolizmini zəiflədir. Ağciyər xəstəliklərində isə hidrogenin çıxmasının azalması onun toplanmasına şərait yaradır.
- Bağırsaq sistləri xronik və kəskin şəkildə rast gəlir. Kəskin və ya fulminant sistlər adətən bağırsağın kəskin iltihab və destruktiv xəstəliklərində, kəskin bağırsaq keçməzliyində, bağırsağın nekrozu nəticəsində əmələ gəlir. Əsas xəstəliyə bağlı bu sistlərin klinik gedişi ağırdır. Xronik sistlər isə uzun müddət simptomsuz gedişli olur və nadir hallarda ağırlaşamalar törədirlər.
- Qaz sistləri bir çox xəstələrdə asimptomatik olur, bəzən qeyri-spesifik əlamətlərlə təzahür edirlər. KT və ya laparotomiya zamanı bağırsağın divarında qaz sistinin görünməsi diaqnozu təsdiq edir.
- Səbəbin aradan qaldırılması əsas müalicə Fulminant pnevmatozda cərrrahi rezeksiya göstərişdir. Xronik pnevmatozlarda səbəbi aradan qaldırmaqla yanaşı bağırsaqdaxili hidrogen səviyyəsini azaltmaq üçün antibiotikoterapiya, disbakteriozun müalicəsi və oksigenoterapiya (hiperbarik oksigenasiya və ya bir neçə gün oksigen maskası ilə tənəffüs) tövsiyə olunur.
Nazik bağırsağın qaz sistləri üzrə suallar
N.Y.Bayramov, A.K.Səfiyeva, F.Qəhrəmanova
|
Suallar
|
Cavablar
|
|
Nazik bağırsağın qaz sistləri nədir?
|
NB-ın divarında qazla dolu sistlərin formalaşması
|
|
Hansı klinik formaları var?
|
Kəskin və xroniki
|
|
Səbəbi və ya risk faktorları hansılardır?
|
Bağırsağın iltihab xəstəlikləri, infeksion enterokolitlər, steroid müalicə, birləşdirici toxuma xəstəlikləri, bağırsaq keçməzliyi, divertikullar, xronik ağciyər xəstəlikləri, leykemiya, limfoma, immunsupressiya, QİÇS, transplantasiya
|
|
Patogenezi nədən ibarətdir?
|
Bağırsaqda çoxlu miqdarda hidrogen qazının toplanması
|
|
Klinik əlamətləri hansılardır?
|
Asimptomatik, bəzən qeyri-spesifik əlamətlər olur.
|
|
Dəqiqləşdimək üçün hansı müayinələr lazımdır?
|
KT
|
|
Görüntüləmə əlamətləri hansılardır?
|
Bağırsağın divarında qaz sistinin görünməsi
|
|
Müalicə üsulları hansılardır?
|
Konservativ (antibiotikoterapiya, disbakteriozun müalicəsi, oksigenoterapiya) və cərrahi
|
|
Əməliyyata göstərişlər hansılardır?
|
Fulminant pnevmatoz
|
|
Əməliyyat üsulları hansılardır?
|
Rezeksiya
|
|
Proqnozu necədir?
|
|
|
Xəstəliyin ən xaraketrik özəlliyini bir cümlə ilə necə ifadə edərsiniz?
|
Mənfəzdə hidrogen toplanması
|















































