N.Y.Bayramov, Ə.M.Əhmədov
Tərifi
Yayğın damardaxili laxtalanma sindromu (YDDL) çoxlu miqdarda prokoaqulyantların birdən-birə və ya daimi şəkildə qana keçməsi ilə əlaqədar damar daxilində baş verən yayılmış və davam edən laxtalanma prosesidir. Trombozlara, mikroangiopatiyaya və orqan disfunksiyalarına gətirib çıxarır, kompensator imkanlar tükəndikdə və fibrinoliz artdıqda isə qanaxmalara səbəb ola bilir.
Bu sindrom birincili xəstəlik deyil, adətən xəstəliklərin ağırlaşmasıdır. Ədəbiyyatlarda tükənmə, xərclənmə koaqulopatiyası da adlanır.
Təsnifatı
|
Mexanizminə görə |
|
|
Gedişinə görə |
|
|
Klinikasına görə |
|
Səbəbləri
- Hər hansı patogen mikroorqanizmlərin – bakteriyaların, virusların, parazitlərin, rikketsiyaların törətdiyi ağır infeksion xəstəliklər
- Toxumaların geniş miqyasda zədələnmələri (ağır travmalar, yanıqlar, ağır cərrahi müdaxilə, ekstrakorporal qan dövranı)
- Üzv və toxumaların destruksiyası (ağır pankreatit)
- Şiş xəstəlikləri (prostatın, yumurtalıqların şişi, mədə, süd vəzi xərçəngi, kəskin və xronik leykozlar)
- Ginekoloji xəstəliklər (qanaxmalarla müşayiət olunan retroplasentar hematoma, amniotik maye emboliyası, plasentanın qopması, dölün ana bətnində tələf olması, abortdan sonra inkişaf edən qram-mənfi sepsis)
- Qan damarlarının anomaliyası (nəhəng hemangiomalar, aortanın anevrizması, vaskulitlər)
- Ağır qaraciyər yetməzliyi
- Dərman preparatlarının qəbulundan, hemotransfuziyadan sonra inkişaf edən kəskin damardaxili hemoliz
- Arı, ilan sancması nəticəsində yaranan ağır toksiki və immun reaksiyaları, asidoz, distress sindromu
Patogenezi
YDDL sindromu yerli müdafiə reaksiyası olan laxtalanma prosesinin “həddini aşaraq” davam etməsi və yayğınlaşması prosesidir. Buna bənzər digər patologiya sepsisdir (immun sistemin yerli iltihabı reaksiyasının disrequlyasiyası nəticəsində meydana gələn sistemik destruksiya). Məlumdur ki, laxtalanma qanaxmanı dayandırmaq üçün yerli müdafiə reaksiyasıdır. Damar zədələndikdə qanaxmanı dayandırmaq üçün əvvəlcə vazospazm və trombositlərin aqreqasiyası baş verir (ilkin hemostaz). Aqreqasiya olunmuş trombositlərdən ifraz olunan prokoaqulyantların təsiri ilə qanın laxtalanma zənciri aktivləşir və trombin əmələ gəlir, trombin isə fibrinogeni parçalayaraq fibrin əmələ gətirir. Əmələ gələn fibrin çöküntüsü trombositləri, hətta eritrosit və leykositləri özünə birləşdirərək fibrin tıxacını “böyüdür”, möhkəmləndirir, laxtalanmanı davam etdirir, damar defektinin tıxanmasını və qanaxmanın effektiv dayandırılmasını təmin edir (ikincili hemostaz). Bunun ardınca, plazmin aktivləşərək fibrini deqradasiyaya uğradır və toxumanın bərpası üçün şərait yaradır. Bir tərəfdən əks-laxtalanma faktorları (antitrombin, protein C, S), digər tərəfdən isə fibrinin deqradasiya məhsulları, xüsusən də D-dimer koaqulyasiyanı zəiflədir və geniş yayılmasının qarşısını alır.
Qana birdən-birə və ya daimi olaraq çoxlu miqdarda prokoaqulyant maddələr keçdikdə laxtalanma zənciri birbaşa aktivləşir və damar daxilində çoxlu miqdarda trombin istehsalı baş verir. Aşırı damardaxili laxtalanma koaqulyasiya, əks-laxtalanma və fibrinolitik proseslər arasındakı tarazlığın pozulmasına və nəticədə tromboz, qanaxma mikroangiopatiya və orqan disfunksiyalarına gətirib çıxarır.
Aşırı və davamlı prokoaqulyant ifrazı və diffuz davam edən damardaxili laxtalanma prosesləri YDDL-nin başladıcı və aparıcı mexanizmləridir. Lakin prosesin gedişində və ağırlaşmaların meydana gəlməsində əks-laxtalanma, fibrinoliz pozulmaları və iltihabı proseslər də mühüm rol oynayır.
Qana çoxlu miqdarda daxil olan üç qrup prokoaqulyant maddə VII faktorun diffuz aktivləşməsinə səbəb olur:
- hüceyrə zədələnməsi nəticəsində meydana çıxan sərbəst DNT və DNT məhsulları (NETsomlardan çıxan )
- sitokinlər (sepsis, şok, travma)
- tromboplastin təbiətli maddələr (amniotik maye, şiş proteinləri, massiv transfuziyalar və s.)
Davam edən laxtalanma bir tərəfdən trombozlara və orqan disfunksiyalarına səbəb ola bilir. Digər tərəfdən isə trombositlərin, laxtalanma faktorlarının defisiti və fibrin deqradasiya məhsullarının artmasına səbəb olur ki, bunlar da qanaxmaya gətirib çıxara bilirlər. Bəzi hallarda hiperfibrinoliz də qanaxmada rol oynaya bilir.
Əks-laxtalanma sisteminin zəifləməsi YDDL prosesində üçüncü önəmli patomexanizmdir. Laxtalanmanın cilovlanmasında zəifləmənin başlıca səbəblərindən biri qandakı əsas əks-laxtalanma faktorlarının (anti-trombin, protein C və toxuma faktoru inhibitoru) “xərclənərək tükənməsidir”.
YDDL sindromunda dördüncü patomexanizm olan fibrinolizin pozulması əksər hallarda fibrinolizinin blokadası, az hallarda isə hiperfibrinoliz şəkilində ortaya çıxır. Fibrin degradasiya məhsulları, sitokinlər və mediatorlar plazmini blokada edirlər. Plazmin blokadası trombozun davam etməsinə şərait yaradır. Lakin plazminin aktivləşməsi fibrinolizin sürətlənməsinə, fibrin deqradasiya məhsullarının artmasına (bu məhsullar laxtalanmanı azaldır) və qanaxmalara səbəb ola bilir.
İltihab və laxtalanma prosesləri bir-biri ilə sıx əlaqəlidir – iltihab laxtalanmanı, laxtalanma isə iltihabı prosesləri aktivləşdirir. Bu əlaqəni yaradan əsas körpü endoteldir. Damardaxili laxtalanma iltihab hüceyrələrinin cəlb olunmasına və aktivləşməsinə, bu isə endotelin zədələnməsinə və mikroangiopatiyaya səbəb olur. İltihabı sitokinlər və endotel zədələnməsi isə laxtalanma prosesinin davam etməsinə gətirib çıxarır və beləliklə “qüsurlu dövran” baş verir. Endotel zədələnməsi, tromboz, qanaxma və iltihab son nəticədə orqan disfunksiyalarına gətirib çıxara bilir.
Kapilyarlarda və arteriollarda endotelin zədələnməsi və mikrotrombozlar (mikroangiopatiya) adətən eritrositlərin zədələnməsinə səbəb olur ki, bu da özünü şistositoz (zədələnmiş eritrositlər) və anemiya (mikroangiopatik hemolitik anemiya – MAHA) şəkilində göstərir.
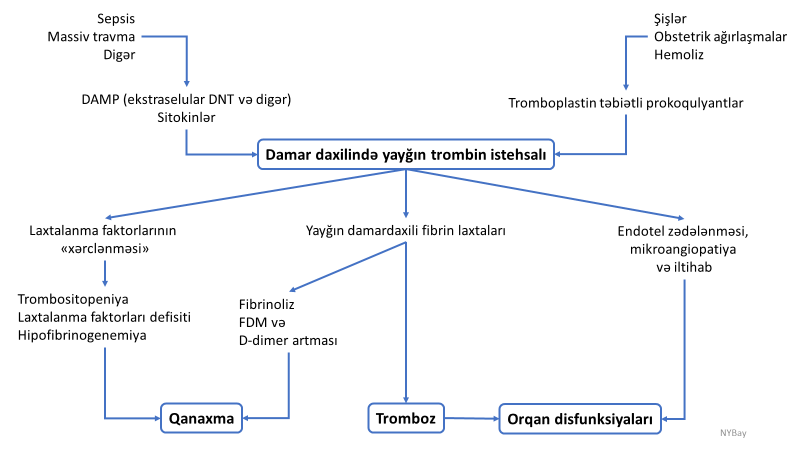
Şəkil 1. Kəskin YDDL sindromunun patogenezi
Damar daxilindəki laxtalanmanın sürətindən və dərəcəsindən, həm də kompensator imkanlardan asılı olaraq yayğın damardaxili laxtalanma iki şəkildə gedə bilər - kəskin və xroniki.
Prokoaqulyantların təsiri yavaş və daimi olarsa damardaxili tromboz və mikroangiopatiya meydana gəlir. Lakin koaqulyasiya faktorları və trombositlərin laxtalanmaya “xərclənməsi” ilə sümük iliyi və qaraciyərdəki istehsalı arasında tarazlıq pozulmadığı üçün faktorlarda defisit və qanaxma baş vermir. Ona gərə da bu forma xroniki və ya kompensator YDDL sindromu adlanır.
Qana birdən-birə və daimi şəkildə çoxlu miqdardakı prokoaqulyantın keçməsi nəticəsində meydana gələn sürətli və diffuz damardaxili laxtalanma prosesi kompensator imkanların tükənməsinə, trombositlərin, laxtalanma və əks-laxtalanma faktorlarının defisitinə, fibrinolizin pozulmasına, iltihabı reaksiyaya səbəb olur və nəticədə tromboz, mikroangiopatiya və orqan disfunksiyası ilə yanaşı qanaxmalar da ortaya çıxa bilir. Əsasında “aşırı laxtalanma, faktor tükənməsi və fibrinolizin pozulması” duran bu forma kəskin, dekompensator YDDL, tükənmə koaqulopatiyası da adlandırılır.
Gedişi və ağırlaşmaları
Gedişini dəyişdirə bilən ən effektiv vasitə səbəbin aradan qaldırılmasıdır. YDDL sindromu geriyə dönən prosesdir, səbəb aradan qaldırıldıqda əksər hallarda spontan sönür. Səbəb aradan qalxmadıqda isə davam edərək trombozlara və qanaxmalara səbəb olmaqla letallığı iki dəfə artıra bilir (40-80%)
Ağırlaşmaları
- Kəskin tubulyar nekroz
- Ensefalopatiya
- Respirator disfunksiya
- Qaraciyər disfunksiyası
- Tromboz
- Qanaxma
- Ürək tamponadası
- Hemotoraks
- Kəllədaxili qanaxma
- Barmaqlarda qanqrena
- Şok
- Ölüm
Klinikası
YDDL sindromu klinik olaraq iki formada biruzə verir: xroniki və kəskin.
Xroniki sindromda yavaş və nisbətən hüdudlu gedən laxtalanma trombozlar törədir, baldır venaları tromboflebiti, lokal orqan trombozları çox rast gəlir.
Kəskin forma asimptomatik şəkildə laborator əlamətlərlə və ya qanaxma, trombozlar və orqan disfunksiyası ilə ortaya çıxa bilər:
- Akrosianozlar, nekrozlar (dəri və mədə-bağırsaq nekrozları) trombozun əlamətləridir.
- Qanaxmalar travma və müdaxilə yerlərində, ekximozlar şəkilində, daxili orqanlarda görünə bilir.
- Orqan disfunksiyaları
- YDDL sindromunda laxtalanma göstəricilərinin əksəriyyəti dəyişir.
Diaqnostikası
Şübhə
Sepsisdə, ağır travmalarda, bəd xassəli şişlərdə, mamalıq patologiyalarında qanaxma, orqan disfunksiyası, trombositopeniya və ya laxtalanma testlərində uzanma varsa YDDL sindromundan şübhələnmək lazımdır.
Dəqiqləşdirmə
YDDL sindromunun spesifik diaqnostik əlaməti yoxdur. Diaqnozu digər koaqulopatiyalardan diferensasiya və kriteriyalar əsasında qoyulur. YDLL sindromu diaqnozunun təyin olunmasında istifadə olunan laborator testlər 2 qrupa bölünür:
YDDL sindromunun xarakterik dörd diaqnostik kriteriyaları aşağıdakılardır:
- YDDL törədən əsas xəstəlik (sepsis, travma, şişlər, mamalıq ağırlaşmaları və s.)
- Koaqulyasiya testlərində İNR, APTZ və D-dimer artması, fibrinogenin və trombositlərin azalması.
- Mikroangiopatiya əlamətləri (periferik yaxmada şistositoz, hemolitik anemiya)
- Digər koaqulopatiyaların inkarı.
Hazırda YDDL sindromunun diaqnostikası üçün sadə laborator göstəricilərə əsaslanan dərəcələndirmə də istifadə edilir:
|
Trombosit sayı |
>100×109/l = 0 bal, <100×109/l = 1 bal, <50×109/l = 2 bal |
|
Fibrin deqradasiya məhsulları |
Artmayıb = 0, az artıb = 2 bal, kəskin artıb = 3 bal |
|
Protrombin zamanında artma |
<3 san = 0 bal, 3-5 san = 1 bal, >6 san = 2 bal |
|
Fibrinogen |
>1 q/L = 0 bal, <1 q/L=1 bal |
|
Əgər toplam bal 5 və yuxarıdırsa YDDL sindromu diaqnozu qoyulur, 5-dən kiçikdirsə şübhəlidir, hər gün testlər təkrar olunur və ballar yenidən hesablanır. |
|
Diferensial diaqnoz
YDDL sindromunu mikroangiopatiya, trombositopeniya, tromboz, qanaxma və koaqulyasiya defisiti ilə xarakterizə olunan digər laxtalanma pozulmalarından fərqləndimək lazım gəlir ki, bunlardan da ən çox rast gəlinənləri aşağıdakılardır (Şəkil 2.).
|
Mikroangiopatik hemolitik anemiya (MAHA) |
Mikroangiopatik hemolitik anemiya (MAHA) autoimmun mənşəli olmayan hemolitik anemiyalara verilən ümumi addır (Coombus neqativ anemiyalar). Eritrositlərin zədələnmiş damarlardan (mikroangiopatiya) və ya prostetik (süni) qapaqlardan keçərkən zədələnməsi nəticəsində meydana gəlir. Hemolitik anemiya (anemiya, haptoqlobin artması, LDH artması), periferik yaxmada zədələnmiş eritrositlərin görünməsi (şistositoz) və autoimmun testin mənfi olması xarakterik əlamətləridir. Mikroangiopatiya törədən xəstəliklər, o cümlədən YDDL və trombotik mikroangiopatiyalar MAHA hesab edilir. YDDL-dən fərqli olaraq digər MAHA-larda laxtalanma testlərində (PZ, TZ, APTZ) dəyişiklik olmur. |
|
Trombositopenik purpura və ya immun trombositopeniya (İTP) |
Autoimmun proses hesab edilən İTP-də trombositlərə qarşı anticisimlər meydana gəlir. Xarakterik olaraq trombositopeniya olur, lakin YDDL-dən fərqli olaraq laxtalanma testlərində dəyişiklik olmur. Xəstələrin vəziyyəti adətən ağır olmur. |
|
Trombotik mikroangiopatiyalar (TMA) Trombotik trombositopenik purpuralar (TTP) və hemolitik-uremik sindromlar (HUS) |
Trombotik mikroangiopatiyalar (TMA) kapilyar və arteriolaların divarında endotel zədələnmələrinin törətdiyi mikrotombozlardır. Klinik olaraq trombositopeniya, mikroangiopatik anemiya və orqan disfunksiyaları ilə xarakterizə olunur (bütün TMA-lar MAHA törədir, lakin bütün MAHA-lar TMA deyil). Orqan disfunksiyalarından böyrək və beyin zədələnmələri çox rast gəlinir. Klassik olaraq birincili TMA-nın böyrəklərdə ağır zədələnmə törədən formaları hemolitik-uremik sindrom (HUS), zəif zədələnmə törədən formaları isə trombotik trombositopenik purpura (TTP) adlandırılır. Hər iki forma üçün də kiçik damarlarda trombositlərlə zəngin trombların olması, trombositopeniya və anemiya xarakterikdir. TTP von-Villebrand faktorunu parçalayan enzimin (ADAMTS13 enzimi) qazanılmış (autocisimlər) və ya anadangəlmə defisiti nəticəsində meydana gəlir. HUS isə müxtəlif səbəblərdən (Şigella toksini, komplement, dərman və s.) ilə əlaqədar baş verən damar zədələnməsi və mikrotombozlardır. TTP və HUS-u YDDL-dən fərqləndirmək çox vacibdir, çünki birincilərdə təcili plazmaferez, qlikokortikoid və digər spesifik müalicələr tətbiq edilməlidir. TTP və HUS-da da YDDL-də olduğu kimi trombozlar və qanaxmalar olur, lakin onlardan bir neçə əsaslı fərqləri var. Birincisi, YDDL-dən fərqli olaraq TTP və HUS-da trombozlar daxili laxtalanma faktorunun (toxuma faktoru/VII faktor ) təsiri ilə yox, trombositlərin birbaşa – endotelial faktor tərəfindən aktivləşməsi ilə baş verir. Ona görə də YDDL-də fibrinlə zəngin tromblar olur və laxtalanma faktorları azalır (PZ və APTZ artır), TTP və HUS-da isə trombositlərlə zəngin tromblar olur və laxtalanma faktorları xərçlənmir, ona görə də laxtalanma testləri ciddi dəyişmir. İkincisi, YDDL adətən sepsisdə, travmada və mamalıq patologiyalarında ikincili ağırlaşma kimi meydana gəlir, lakin TTP və HUS əksər hallarda birincili olaraq meydana gəlir, yüksək hərarət, hemolitik anemiya ilə müşayət olunur, mental (əqli) dəyişiklik, renal disfunksiya ola bilir. Üçüncüsü, TTP və HUS-də trombositopeniya olsa da, YDDL-dən fərqli olaraq laxtalanma testlərində ciddi dəyişiklik olmur. |
|
Hemofaqositar sindrom (hemofaqositar limfohistositoz, makrofaq aktivləşmə sindromu) |
Hemofaqositar sindrom (hemofaqositar limfohistositoz, makrofaq aktivləşmə sindromu) həyatı təhlükəli multisistem zədələnməsidir, immun nəzarətin pozulması nəticəsində aşırı və davamlı aktivləşmiş makrofaqlar toxumaları (qan hüceyrələrini və digər hüceyrələri) sitokin hücumuna və faqositoza məruz qoyur. Hesab edilir ki, makrofaqların aktivliyini azaldan anti-iltihabı mexanizmlərin, xüsusən NK (natural killer) və sitotoksik T-hüceyrələrin genetik olaraq zəifləməsi sindromun əmələ gəlməsində əsas rol oynayır. Həyati təhlükəli bu sindrom uşaqlarda çox, böyüklərdə az rast gəlinir. Adətən immun sistemi aktivləşdirən viral infeksiyalar, neoplastik və revmatoloji proseslər fonunda meydana gəlir, yüksək hərarət, qızartı, hepatosplenomeqaliya, nevroloji əlamətlərlə, qaraciyər disfunksiyası və pansitopeniya ilə biruzə verir. Ferritin yüksəkliyi və sümük iliyi biopsiyasında makrofaqların hüceyrələri faqositoza uğratması (hemofaqositoz) müşahidə olunur. Dəmirin nəqlində iştirak edən ferritin həm də kəskin faza proteinlərindən biridir və ilkin mənbəyi makrofaqlardır. Ona görə də makrofaqlar aktivləşdikdə sitokinlərlə yanaşı ferritin istehsalı və sekresiyası da artır. TMA-lardan fərqli olaraq hemofaqositar sindrom aşırı autoimmun reaksiyadır, qaraciyər disfunksiyası çox rast gəlinir (90%), ferritin səviyyəsi yüksək olur. YDDL sindromunda olduğu kimi hemofaqositar sindrom da sepsis və neoplastik proseslər fonunda meydana gəlir, orqan disfunksiyaları, laxtalanma testlərində dəyişiklik, trombositopeniya və anemiya çox rast gəlinir. Lakin YDDL-dən fərqli olaraq hemofaqositar sindromda ferritin səviyyəsi yüksək olur (500 mg/dl-dən çox) və dinamikada sürətlə artır, triqliseridlər yüksək olur. YDDL sindromunda əsas müalicə tədbiri səbəbin və laxtalanma faktor defisitinin aradan qaldırılmasıdır, hemofaqositar sindromda isə təcili deksametazon, etoposid müalicələri başladılmalıdır. |
|
Hemodilyusiya və ya itirmə koaqulopatiyası |
Bu vəziyyət adətən travmalarda və əməliyyat vaxtı çoxlu qanitirməyə bağlı laxtalanma faktorlarının itirilməsinə, hemodilyusiyaya, asidoza və hipotermiyaya bağlı hipokoaqulyasiya şəkilində ortaya çıxır (mortal triada). Xarakterik əlaməti sızmaşəkilli qanaxmalardır. Klinik situasiyaya (sepsisin, bəd xassəli xəstəliyin, mamalıq patologiyalarının və massiv transfuziyaların olmaması ilə yanaşı travmalardan, əməliyyatlardan sonra kəskin qanaxma və çoxlu infuziya fonunda sürətli şəkildə ortaya çıxmasına) və d-dimerin çox artmamasına görə YDDL-dən fərqləndirmək olur. |
|
Heparinə bağlı trombositopeniya |
Bəzi xəstələrdə heparin qəbulundan sonra trombositlərə qarşı anticisimlər yaranır ki, bu da trombositlərin aktivləşməsinə, trombozlara, trombositopeniyaya gətirib çıxarır. YDDL-dən fərqli olaraq heparinə bağlı trombositopeniyalarda laxtalanma testlərində dəyişiklik olmur. |
|
Qaraciyər xəstəliklərində koaqulopatiya |
Qaraciyərin ağır dərəcəli kəskin və xroniki xəstəlikləri (fulminant qaraciyər yetməzliyi, sirroz) laxtalanma, əks-laxtalanma və fibrinolitik sistemlərdə ciddi dəyişikliklərə səbəb olur (əksər laxtalanma və əks-laxtalanma faktorlarının, trombositar böyümə faktorlarının sintezinin və fibrinolitik faktorların təmizlənməsinin azalması, trombositlərin dalaqda sekvestrasiyası və s.) və trombositopeniya, laxtalanma testlərində uzanma, qanaxma əlamətləri ilə biruzə verə bilir. Digər tərəfdən əks-laxtalanma faktorlarının azalması, fibrinolitik faktorların artması isə trombozlara səbəb ola bilir. Bununla yanaşı kəskin qaraciyər yetməzliyi və sirroz fonunda meydana gələn sepsis YDDL törədə bilir və ya YDDL qaraciyərdə zədələnməyə və qaraciyər göstəricilərində dəyişikliyə səbəb ola bilir. Belə hallarda koaqulopatiyanın YDDL yoxsa qaraciyər mənşəli olduğunu ayırd etmək çox çətin ola bilir. Bu məqsədlə VIII faktor göstəricisindən istifadə edilə bilər. VIII faktor endoteldə sintez edildiyi üçün qaraciyər xəstəliklərində azalmır, tam əksinə kəskin faza proteini kimi artır, lakin YDDL-də xərcləndiyi üçün azalır. |
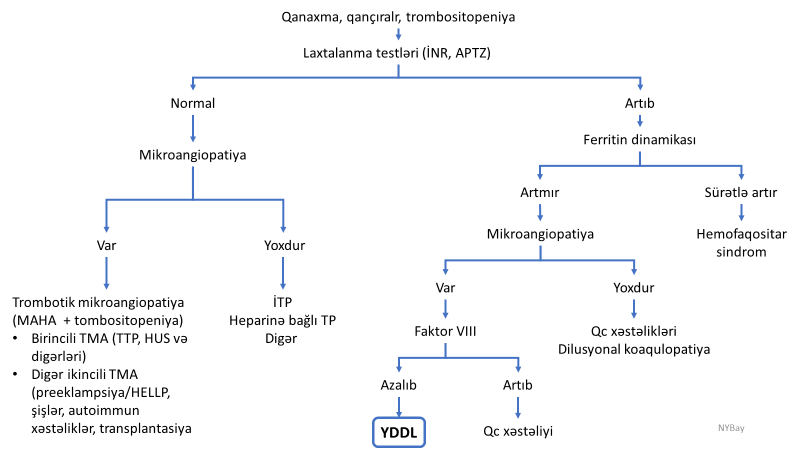
Şəkil 2. YDDL sindromunun diferensial diaqnostikası
Müalicəsi
YDDL sindromunun spesifik müalicəsi yoxdur və müalicə prinsipləri əsas xəstəliyin müalicəsi və dəstək (faktor defisitini aradan qaldırma) üzərində qurulur. Əsas xəstəliyin aradan qaldırılması YDDL sindromunun mütləq və ən effektiv müalicəsidir.
Dəstək müalicələri kimi trombositar kütlə, TDP, qan və kriopresipitat (fibrinogen mənbəyi) istifadə edilir. Əvvəlki düşüncələrin əksinə olaraq hazırda prokoaqulyant faktorların istifadəsindən qorxmamaq lazımdır (əvvəllər “yanğına benzin tökmə qorxusu” var idi), fibrinolitiklərin istifadəsi isə çox az tövsiyə olunur. Trombositar kütlə və TDP profilaktik olaraq tətbiq edilmir, yalnız göstəriş olduqda verilir: qanaxma varsa, invaziv müdaxilə gərəkərsə və spontan qanaxma riski yüksəkdirsə.
Qanaxmalarda və invaziv müdaxilələrdə:
- Trombositar kütlə – trombositlər 50×109/l -dən aşağıdırsa
- TDP – İNR 1.5-dən çoxdursa
- Kriopresipitat – fibrinogen 100 mg/dl-dən aşağıdırsa
- Qan – Hb 7q/dl -dən azdırsa.
Trombositlər 20×109/l -dən aşağıda olarsa spontan qanaxma ehtimalı yüksəlir və trombositar kütlə köçürülməsi tövsiyə edilir.
Hazırda antifibrinolitiklərin (traneksam, epsilon-aminokapron turşusu, aprotinin) rutin istifadəsi adətən tövsiyə edilmir. Qanaxmalarda hiperfibrinoliz təsdiq edilərsə traneksam və ya epsilon aminokapron turşusu heparinlə birlikdə istifadə edilə bilər.
Antikoaqulyantlar (antitrombin, aktivləşmiş C protein, heparin və s.) xroniki YDDL-də, venoz və arterial trombozlarda istifadə edilə bilər.
Özət
Yayğın damardaxili laxtalanma sindromu (YDDL) çoxlu miqdarda prokoaqulyantların birdən-birə və ya daimi şəkildə qana keçməsi ilə əlaqədar damar daxilində baş verən yayılmış və davam edən laxtalanma prosesidir. Trombozlara, mikroangiopatiyaya və orqan disfunksiyalarına gətirib çıxarır, kompensator imkanlar tükəndikdə və fibrinoliz artdıqda isə qanaxmalara səbəb ola bilir. Bu sindrom birincili xəstəlik deyil, adətən xəstəliklərin ağırlaşmasıdır. Sepsis, travmalar, şiş xəstəlikləri, hamiləlik patologiyaları, qaraciyər yetməzliyi, toksikozlar YDDL ilə ağırlaşa bilir. İki klinik forması var – kəskin və xroniki.
Kəskin və ya dekompensator forma kəskin xəstəliklər fonunda rastlanır, qana aşırı miqdarda laxtalanma faktorlarının birdən-birə keçməsi nəticəsində “aşırı laxtalanma, faktor tükənməsi və fibrinolizin pozulması” baş verir, klinik olaraq tromboz, orqan disfunksiyaları və qanaxmalarla ortaya çıxır. Diaqnozu kriteriyalar əsasında qoyulur: törədici xəstəlik, koaqulyasiya testlərində pozulma (İNR, APTZ artması, fibrinogen azalması, trombositopeniya və D-dimer artması), mikroangiopatiya (periferik yaxmada şistositoz, hemolitik anemiya) və digər koaqulopatiyaların inkarı. Spesifik müalicəsi yoxdur, əsas xəstəliyin aradan qaldırılması və dəstək (faktor defisitini aradan qaldırma) təməl tədbirlərdir.
Xroniki və ya kompensator forma xroniki xəstəliklər fonunda meydana gəlir, qana yavaş və daimi keçən prokoaqulyantlar trombozlar və mikroangiopatiya törədir. Diaqnozu adətən laborator olaraq mikroangiopatiyaya görə qoyulur. Müalicəsi əsas xəstəliyin aradan qaldırılmasından ibarətdir.
Yayğın damardaxili laxtalanma sindromu üzrə suallar
N.Y.Bayramov, F.Əhmədov
|
Suallar |
Cavablar |
|
Yayğın damardaxili laxtalanma sindromu nədir? |
Damar daxilində baş verən yayılmış və davam edən laxtalanma prosesidir. |
|
Nələrə səbəb ola bilir? |
Trombozlara, mikroangiopatiyaya, orqan disfunksiyalarına və qanaxmalara |
|
Birincili xəstəlikdir yoxsa ağırlaşma? |
Birincili xəstəlik deyil, adətən xəstəliklərin ağırlaşmasıdır. |
|
Səbəbləri nələrdir? |
Sepsis, travmalar, şiş xəstəlikləri, hamiləlik patologiyaları, qaraciyər yetməzliyi, toksikozlar, şok, massiv transfuziyalar və s. |
|
Patomexanimi necədir? |
Qana aşırı miqdarda laxtalanma faktorlarının birdən-birə keçməsi nəticəsində “aşırı laxtalanma, faktor tükənməsi və fibrinolizin pozulması” |
|
Hansı klinik formaları var? |
Kəskin və xroniki. |
|
Kəskin YDDLS nədir? |
Kəskin və ya dekompensator formada qana birdən-birə çoxlu miqdarda prokoaqulyantın keçməsidir, klinik olaraq tromboz, orqan disfunksiyaları və qanaxmalarla ortaya çıxır. |
|
Xroniki YDDLS nədir? |
Qana yavaş və daimi keçən prokoaqulyantlar trombozlar və mikroangiopatiya törədir. |
|
Klinik əlamətləri nələrdir? |
Kəskin formada əvvəl akrosianoz və digər tromboz əlamtləri, sonra qanaxmalar (yaradan, punksiya, və katater yerindən, selikli qişalardan) Xroniki formada trombozlar |
|
Laborator əlamətləri nələrdir? |
Fibrin deqradasiya məhsullarının artması, İNR və APTZ artması, fibrinogenin və trombositlərin azalması, mikroangiopatiya |
|
Mikroangiopatiya nədir və necə müəyyən olunur? |
Eritrositlərin zədələnmiş damarlardan keçərkən zədələnməsidir, periferik yaymada “əzilmiş, fraqmentasiyaya uğramış eritrositlər şəkilində görünür (şizostozisis). |
|
YDDL sindromunu hansı xəstəliklərə diferensiasiya etmək lazım gəlir? |
Mikroangiopatik hemolititk anemiyalar İmmun trombositopeniya Trombotik trombositopenik purpuralar Hemolitik-uremik sindromlar (HUS) Hemofaqositar sindrom (hemofaqositar limfohistositoz, makrofaq aktivləşmə sindromu) Hemodilyusiya və ya itirmə koaqulopatiyası Heparinə bağlı trombositopeniya Qaraciyər xəstəliklərində koaqulopatiya |
|
Diaqnostok kriteriyaları nələrdir? |
|
|
Digər mikroangiopatik hemolitik anemiyalardan necə fərqləndirlir? |
Digər MAHA-larda laxtalanma testlərində (PZ, TZ, APTZ) dəyişiklik olmur. |
|
İmmun trombositopeniyadan necə fərqlaəndirlir? |
YDDL-dən fərqli olaraq immun trombositopeniyalarda laxtalanma testlərində dəyişiklik olmur. |
|
Trombotik mikroangiopatiyalardan (hemolitik uremik sindrom və trombotik trombositopenik purpura) necə fərqləndirmək olar? |
TTP və HUS-də trombositopeniya olsa da, YDDL-dən fərqli olaraq laxtalanma testlərində ciddi dəyişiklik olmur. |
|
Niyə yayğın trombozlara baxmayaraq TTP və HUS-da laxtalanma testlərində ağır dəyişikliklər olmur, lakin YDLLS-də dəyişikliklər olur? |
HUS və TTP-də tromboz prosesində başlıca olaraq trombositar amillər iştirak edir, YDDL sindromunda isə həm plazmatik laxtalanma faktorları həm də trombositlər iştirak edir. |
|
Qaraciyər disfunksiyasıan bağlı koaqulopatiyadan necə fərqləndirmək olar? |
VIII faktora görə. Bu faktor endoteldə sintez edildiyi üçün qaraciyər xəstəliklərində azalmır, tam əksinə kəskin faza proteini kimi artır, lakin YDDL-də xərcləndiyi üçün azalır. |
|
Müalicəsi necədir? |
Əsas xəstəliyin müalicəsi Dəstək (faktor defisitini aradan qaldırma) |
